50岁女性,反复黑便2年余,但无腹痛腹胀;伴有反复鼻出血,曾在耳鼻喉科给予内镜下止血、输血等对症支持治疗。3个月前,再次无明显诱因解黑便,前来就诊。经检查,该女性并非患有消化性溃疡,而是一种家族性遗传病。具体患有何病,请看全文来揭晓谜底。
患者,女,50岁,汉族人。主诉:反复黑便2年余,加重3个月。
入院情况:患者缘于2009年11月无明显诱因排成形黑便,呈柏油样便,1~2次/日,量不详,并反复出现鼻出血,与我院耳鼻喉科给予内镜下止血、输血等对症支持治疗(具体不详),出血停止出院。2009年12月多次查血象示: Hb(输凝缩红细胞后) 36~61g/L、PLT 24~47×109/L、大便潜血实验阳性,急诊给予止血、输血等治疗。2012年1月患者无明显诱因再次解黑便,1~2次/日,量约500g,伴乏力、纳差,无呕吐、呕血,无腹痛腹胀。2月15日就诊于我院,给予止血、输血、营养支持等治疗,反复解柏油样大便,今为求进一步治疗来我院,门诊以
消化道出血收入我科,自发病以来精神、睡眠差,饮食差,大便如上述,体重无明显减轻。患者1998年因胆结石经
腹腔镜行胆囊切除术; 2009年11月于齐鲁医院
诊断为“继发性甲状旁腺功能亢进”,否认冠心病、
糖尿病等
慢性病史,否认肝炎、结核及伤寒等传染病史。有输血史。对“蔗糖铁注射液”过敏,无食物中毒及过敏史。父亲死于食管癌。母亲有鼻出血病史。1兄1女有鼻出血病史,另1兄体健。个人史无特殊。入院查体: T 36.6℃,P 76次/分,R 16次/分,BP 120/70mmHg。
慢性病容,重度贫血貌,全身皮肤、黏膜无黄染,浅表淋巴结未触及肿大。眼睑无水肿,结膜苍白,无充血及滤泡增生。心肺无异常。腹平坦,未见肠型及蠕动波,全腹无压痛,肝脾肋下未触及,Murphy征阴性,肝肾区无叩击痛,移动性浊音阴性。肠鸣音未见异常。2012年3 月26日查血常规:白细胞5.8×109/L,血小板42×109/L,血红蛋白35g/L。
鉴别诊断:患者病史较长,主要表现为黑便,伴反复鼻出血,考虑上消化道出血。引起上消化道出血的原因主要有:
(1)消化性溃疡:主要发生在
胃和十二指肠的慢性溃疡,也可发生于食管下段,
胃空肠吻合口周围及含有异位胃黏膜的梅克尔憩室。
临床表现为慢性周期性节律性上腹部疼痛。胃镜或消化道钡餐检查可发现龛影。
(2)急性胃黏膜病变:是机体在严重创伤、
感染、休克、精神刺激等应激状态下,发生以胃黏膜不同程度糜烂、浅溃疡和出血为特征的病变。以突然发生明显的上消化道大出血为特征。内镜检查可见胃黏膜局限性或广泛性点片状出血,呈簇状分布,多发性溃疡、浅溃疡。
该患者无腹痛腹胀,可基本排除消化性溃疡,而患者反复解柏油样便、反复出现鼻出血,并无突发的消化道大出血,急性胃黏膜病变可能性甚小。其他可引起上消化道出血的原因包括
血管畸形、食管胃底静脉曲张破裂出血、肿瘤等,可行胃镜检查以排除并作出诊断。
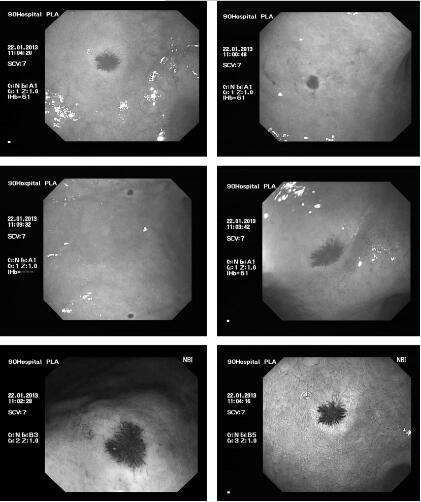
诊疗经过:入院后完善相关检验检查,行电子胃镜(见文末彩图3-5-1)示:胃体散在0.3~1.0cm大小不等的发红区域,表面可见簇状毛细
血管扩张,胃窦前壁见一范围约0.5cm发红区域,表面可见簇状毛细血管扩张蠕动正常,球前壁见一范围0.5cm发红区域,表面可见簇状毛细血管扩张。
结肠镜检查未见明显异常。
图3-5-1胃镜下的表现
考虑患者出血可能为胃肠毛细血管扩张出血所致。引起胃内毛细血管扩张的疾病有:①先天性毛细血管扩张:遗传性出血性毛细血管扩张、共济失调毛细血管扩张症、Bloom综合征、Goltz综合征、先天性毛细血管扩张性大理石皮肤病、蜘蛛痣、老年性毛细血管扩张症等。②继发性毛细血管扩张:蜘蛛痣、毛细血管扩张性红斑狼疮、持久性斑疹性毛细血管扩张症、干燥综合征、毛细血管扩张性环状紫癜等。
仔细询问病史,患者家族史,并查体,患者四肢、口唇、舌部见多发扩张毛细血管(见文末彩图3-5-2)。
图3-5-2患者四肢、口唇多发扩张毛细血管
考虑遗传性出血性毛细血管扩张症(hereditary hemorrhagic telangiectasia,HHT)。给予抑酸、止血保护黏膜治疗后,患者大便转黄出院。
根据先证者及患者家族史,动员加入来院检查,发现该患者为一较大HHT家系,绘制家系图谱(图3-5-3)。
图3-5-3家系图谱
最终诊断:遗传性出血性毛细血管扩张症。
文献复习:遗传性出血性毛细血管扩张症是常染色体显性遗传性血管发育异常的一种疾病,也称为Osler-Rendu-Weber病,1864年该病由Sutton首例报道。1909年Hanes以彩色图示颇为全面地讨论了该病,并把该病命名为遗传性出血性毛细血管扩张症。
HHT是ENG基因突变或ALK-1基因突变所致。ENG基因被定位于9q34.1,由ENG基因突变所引起的HHT称为HHT1。ALK-1基因被定位于12q11-q14,由ALK-1基因突变所引起的HHT称为HHT2。HHT是常染色体显性方式遗传,男女发病几率均等。外显率随年龄增加而增加,至40岁时外显率高达97.0%。如果父或母是HHT患者,其子女患HHT的风险为50.0%,如果父母均是HHT患者,其子女患HHT的风险为75.0%。该先症患者家系中有5例HHT患者,体现了该遗传规律。
本病的基本病理变化可见于全身各个部位,尤其是皮肤、黏膜和内脏的毛细血管。表现为小动脉及小静脉管壁结构异常,血管壁变得异常菲薄,有的部位仅有一层内皮细胞,外围包裹一层疏松结缔组织,缺乏正常血管壁的弹力纤维及平滑肌成分,同时血管壁失去对交感神经和血管壁活性物质调节的反应能力,缺乏正常的舒缩功能,以致在血流的冲击下,病变部位的血管可发生结节状和瘤状扩张,严重时可形成动静脉瘘和动静脉瘤,引起出血。
毛细血管扩张症累及机体的部位有皮肤、鼻、口、舌、指、趾、胃
肠道、肺、眼、肝及脑等。体表出现的毛细血管扩张通常不高于皮肤表面,大小从针尖到小豌豆,颜色鲜红或紫红,压之退色。
HHT可引起身体某一部位反复出血。最常见的
临床表现是鼻出血。鼻出血通常是最早的症状,多是自发及反复发作。多达93.0%的HHT患者都会经历鼻出血,以晚间鼻出血为多见。胃
肠道毛细血管扩张发生率约15.0%。毛细血管扩张在胃肠道系统任何部位都可出现,最常受累部位是胃和十二指肠。胃肠道出血约占HHT患者的25.0%,多见于50岁以上的患者,出血通常呈慢性而且持续性。25.0%的患者可有内脏毛细血管扩张,部分患者可累及两个或更多脏器,譬如肺、肝、脑等部位,常致动静脉畸形(大的毛细血管扩张)。出现在脑、肝、肺或胃肠道大的动静脉畸形(arterio venous malformations,AVMs)常引起成严重后果。由于这些部位的出血引起的并发症常是突发的,并且是灾难性的,患者常常无先兆症状。
HHT的各种实验室指标一般均正常,在反复严重出血的患者可继发小细胞低色素性贫血,极少数病例可伴有血小板功能异常。常见束臂试验阳性,可有出血时间延长。
2000年国际HHT
基金科学顾问委员会对临床诊断标准规定如下:①反复自发性鼻出血;②多个特征性部位的毛细血管扩张,如:唇、口腔和鼻黏膜、手指等处;内脏受累,如:消化道毛细血管扩张(有或无出血)、肺、肝、脑动静脉畸形;③阳性家族史,直系亲属中发现HHT患者。如具备以上3项可明确诊断HHT,具备以上2项为可疑,少于2项可以排除HHT。
HHT只能对症和支持治疗,目前尚无特效治疗措施。对HHT要早期诊断、注重家系调查及产前检查以便于尽早
预防控制并发症的发生。止血应尽可能用非创伤性手段。对鼻出血特别是如果患者感到频繁或持久干扰正常的活动或危及健康时,应考虑适当的介入疗法。加热器探针内镜的应用、双囊或激光是主要依靠的局部治疗方法。小的出血部位或较大的畸形可以进行外科手术治疗,在一些试验治疗中,用雌激素-黄体酮的激素疗法可减少输血,必要时可以使用铁剂和红细胞输入治疗贫血。肺AVMs的血管其直径超过3mm时需要闭合,具有可开启气囊的导管栓塞疗法和不锈钢阻流圈是可选择的治疗。直径超过1cm的大脑AVMs通常进行神经血管外科行栓塞法或定向性放射外科治疗。对于因肝AVMs继发的
心衰或肝衰竭的治疗是目前的难题,对肝脏AVMs的栓塞法可能导致致死性的肝梗死。对于那些必须进行治疗的患者,目前认为选择肝移植治疗方法。
本病一般预后良好。但发生肺和(或)肝内动静脉瘘者预后欠佳。HHT的死亡率为10%左右。
来源:消化科病例分析:入门与提高
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。同时转载内容不代表本站立场。
在此留言