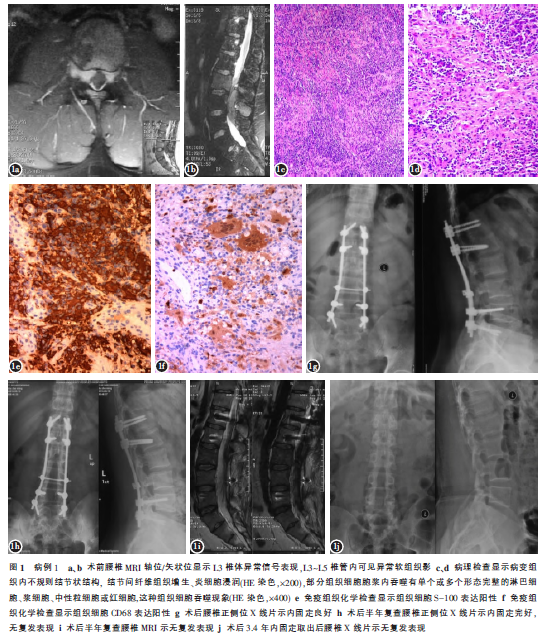
病例1,34岁,男性,无明显诱因出现左下肢麻木疼痛2年,加重2周。查体:患者自行步入病房,营养良好,全身浅表淋巴结未触及肿大,腰部有轻度压痛及叩击痛,左下肢放射痛,双下肢肌力正常,会阴区感觉正常,双侧膝腱反射及踝反射正常,病理征未引出。大小便力量正常。腰椎正侧位X线片未见明显椎体及附件成骨或溶骨性改变,MRI示L3椎体异常信号,L3~L5椎管内可见异常软组织影(图1a、b)。全身骨扫描示L3椎体及L3~L5椎管内病变、顶骨、右侧髋臼及坐骨放射性浓聚,其他部位未见明显放射性异常浓聚。初步诊断:L3椎体、顶骨、右侧髋臼及坐骨多发骨破坏,不排除恶性肿瘤骨转移可能。因患者存在下肢放射痛,行L3~L5后路病灶刮除、减压内固定术,其他部位未给予手术干预。刮除病变组织病理检查可见弥漫浸润的淋巴细胞及浆细胞,浆细胞分化成熟,可见吞噬现象(图1c、d);免疫组化染色:S-100(+)(图1e),CD68(+)(图1f),CD3、CD20、CD138、CD38、Kappa、Lambda部分细胞(+)。CD21(FDC+),Ki-67(10%+)。病理科医生会诊认为该患者全身骨显像显示多发骨质破坏,但年轻且无恶性肿瘤病史,结合病理学特点符合RRD,侵及骨骼表现,暂不考虑转移癌可能,诊断为多发RDD。术后患者症状缓解明显,随访期间未见手术部位肿瘤复发表现,术后3.4年拆除腰椎内固定(1g~j),同时其他部位未见病变进展。
病例2,61岁,男性,健康体检时发现骶骨异常信号2个月。查体:患者自行步入病房,营养良好,全身浅表淋巴结未触及肿大,腰骶部表面皮肤无红肿,皮温不高,有轻度压痛及叩击痛,无双下肢放射痛,双下肢感觉运动正常,会阴区感觉正常,双侧膝腱反射及踝反射正常,病理征未引出。大小便力量正常。骶骨MRI可见S2、S3椎体异常信号,T1加权低信号,T2加权高信号,病变局限于椎体内,周边未见明显软组织包块,无明显炎性反应区(图2a、b)。实验室检查:血、尿常规正常,红细胞沉降率及C反应蛋白(CRP)正常。诊断:良性病变可能性大,S2~S3
血管瘤可能性大,Ⅱ型
糖尿病。行局部病灶刮除骨水泥填充(图2c),术后恢复良好,无相关并发症发生。病灶刮除病变组织病理结果示骨小梁间可见淋巴细胞、浆细胞浸润,其间可见泡沫状组织细胞样细胞,部分细胞内可见吞噬的淋巴细胞成分;
免疫组化染色结果:
血管:CD31(局灶+),CD34(局灶+),ERG(局灶+);淋巴细胞:CD3(局灶+),CD20(局灶+);浆细胞:CD38(局灶+);泡沫样细胞:S100(+),CD68(弱+),CD163(+),CD1a(-)。病理科医生会诊意见考虑RDD可能性大。随访1年未见病变复发。

病例3,44岁,男性,无明显诱因出现右侧腰背部疼痛1年半,加重1月余。查体:L2、L3棘突处压痛明显,腰部活动受限不明显。腰椎正侧位X线片示L2~L3椎体附件硬化性改变(图3a)。腰椎增强CT示L2、L3椎体右侧上、下关节突可见膨胀性骨质破坏,其内可见软组织低密度影,增强扫描可见强化,椎管内未见明显异常密度软组织占位表现(图3b、c)。PET-CT示L2、L3椎体右侧椎弓根处可见结节样FDG代谢增高影,CT于相应部位可见膨胀性骨质破坏影,病灶周围未见软组织密度影,其他部位未见明显放射性异常浓聚。初步诊断:L2~L3关节突关节及附件恶性肿瘤可能性大。行L2~L3椎板及附件切除、后路内固定术(图3d~f),术后腰背部疼痛症状明显缓解。病灶刮除病变组织病理结果示:骨小梁间可见呈巢片状分布的组织细胞样肿瘤细胞,胞浆丰富,背景可见淋巴细胞及中性粒细胞,散在多核巨细胞,少数细胞胞浆内可见吞噬中性白细胞及淋巴细胞,免疫组化染色结果:CK(-),Vimentin(+),SMA(部分+),desmin(-),S-100(+),CD34(-),SATB-2(-),LCA(-),CDla(-),Langerin(-),Sox-10(-),CD68(+),HMB45(-),MelanA(-),EMA(灶+),KP-1(灶+),CD30(-),ALK(-),CD20(-),PAX-5(-),CD15(-),CD2(-),CD3(-),CD5(-),CD7(-),CD4(-),CD163(灶+),Lysozyme(灶+),CD43(-),Ki-67(5%+);原位杂交:EBER(-)。病理科医生会诊意见:符合组织细胞增生性病变,考虑为RDD。随访9个月未见病变复发。
讨论
目前认为RDD的发病机制可能为:病原体
感染致病,病毒(如EB、HHV-6、HHV-8)或微生物(如克雷伯菌)
感染,遗传易感性或机体细胞免疫功能障碍缺陷,部分患者伴有低白蛋白血症、高丙种球蛋白血症、恶性组织细胞肿瘤、自身免疫性疾病如溶血性贫血、自身免疫性淋巴组织增生、类风湿关节炎,因此推断可能同免疫功能异常相关;细胞因子调节异常。该病主要发生在淋巴结内,43%的患者可发生于淋巴结外,其好发部位依次为皮肤、上呼吸道、软组织、眼眶、骨、唾腺、乳腺和中枢神经系统。RDD可以分为单发和多发,有2处及以上病变,每个病变在位置上彼此不紧邻,各处病变同时发病或陆续发病,陆续发病者后发病的部位不在初发部位及附近,各处病变的病理
组织学表现及免疫表型相似,且符合RDD的特征,即可考虑为多发RDD。
黄海建等报道7例多发性RDD患者,肿块分别位于左手臂皮下、甲状腺、气管旁;左上颌皮下、右颊皮下;左胸壁皮下、右腹股沟皮下;双侧颈部皮下;有胫骨上段、右大腿皮肤;右额叶、大脑廉旁;双侧颈部淋巴,前6例均位于淋巴结外组织,而第7例位于淋巴结内。我们收治的3例患者中,病例1为原发于骨的多发RDD,累及L3附件、顶骨、右侧髋臼及坐骨等部位。
对于多发RDD,有学者建议行18F-FDGPET-CT明确病灶累及范围,可能对治疗的选择有一定的帮助。累及骨骼系统的RDD好发于20~30岁年轻人,男性多见,常表现为颈部无痛性淋巴结肿大,90%患者可出现血沉加快,白球比倒置,部分患者可出现体重减轻、中性粒细胞、类风湿因子和抗核抗体升高,正细胞性贫血等表现,部分患者伴有低白蛋白血症、高丙种球蛋白血症、恶性组织细胞肿瘤、自身免疫性疾病如溶血性贫血、自身免疫性淋巴组织增生、类风湿关节炎等。但本组3例患者未见上述指标的改变。以累及骨骼为首发症状的RDD患者伴局部淋巴结肿大、发热等
临床表现并不多见。结合本中心报道的3例累及脊柱及骶骨的RDD和文献回顾结果,累及肢体的RDD患者多数可出现肢体肿胀疼痛症状,累及脊柱的RDD患者可表现为腰背部疼痛及下肢神经根放射症状,部分病变可发生于椎管内,累及脊髓神经系统,少数患者可无明显的局部症状。
回顾以往文献发现,骨RDD好发于年轻人,
儿童及老年患者少见。
临床表现多种多样,包括骨痛、肿胀、活动障碍等表现;影像学提示病灶处呈溶骨性骨质破坏,部分患者可伴病理性骨折,因此在初诊时大部分患者易被误诊为骨肿瘤。本组病例患者平均年龄同文献报道相比较大。同时病例2患者无明显临床症状,仅在体检时发现,轴位CT表现为“蜂窝状”改变,易被误诊为血管瘤。在术中病灶刮除时,发现病灶血供情况明显不如血管瘤丰富,此表现也不符合典型血管瘤的术中表现,说明部分骨RDD可发生于中老年患者且可无明显临床症状。
由于骨RDD临床症状及影像学表现不具有特征性,经常误诊为肿瘤或其他炎症性病变,RDD的确诊主要依靠细胞形态学及免疫组织化学标记。
组织学形态及免疫组织化学检查是确诊的唯一依据。RDD镜下特征为组织细胞表现为经典的“伸入运动(emperipolesis)”,该特征通常不明显,易被其他炎症性改变掩盖。其特征性形成不规则结节状结构,结节间纤维组织增生和炎症细胞浸润,部分纤维组织呈束状或编织状排列。病变中央区是簇状或弥漫片状分布的增生的组织细胞;细胞呈椭圆形或多角形,体积较大,胞浆丰富,胞浆内可见嗜酸性颗粒或空亮表现,有圆形或卵圆形泡状核,可见嗜碱性小核仁;部分组织细胞胞浆内可见吞噬有单个或多个形态完整的淋巴细胞、浆细胞、中性粒细胞或红细胞,这种组织细胞吞噬现象对于RDD的诊断具有重要价值。病变周边区域为数量不等的成熟浆细胞、淋巴细胞、中性粒细胞和嗜酸性粒细胞,部分病例中性粒细胞丰富可形成微脓肿。RDD具有以下组织学特点:吞噬炎性细胞的组织细胞数量少,吞噬现象不显著,故不易被查见;增生的组织细胞可为梭形,常呈模糊的编织状或席纹状排列,伴散在的淋巴细胞和浆细胞浸润;骨RDD的间质纤维化反应明显;免疫组化结果主要表现为组织细胞S-100、vimentin及CD68表达阳性,CD1a、EMA、SMA及CD34呈阴性表现。病例2患者轴位CT表现为“蜂窝状”改变,易被误诊为血管瘤,因此注意同血管瘤进行鉴别。对于多发病变患者,需同转移癌和多发骨髓瘤相鉴别。
RDD的病因尚未明确,一般呈良性经过,但容易局部复发,甚至发生转移。其预后较好,大多数患者呈良性病程,部分患者症状可自行消退或自愈。目前对于RDD的治疗仍存在争议。有文献进行总结报道:对于大部分无明显症状的患者可不需要相关治疗,对于症状明显者可考虑手术干预。对于局部病灶且有症状患者,采取手术治疗,若手术后存在残留病变,无症状者可进行随访观察,有症状者可采取放疗,如放疗后仍出现疾病进展,可给予药物治疗,包括激素、利妥昔单抗、伊马替尼、干扰素、长春新碱、甲氨蝶呤等;全身病变或侵袭性病变且有症状者,可给予药物治疗,包括激素、利妥昔单抗、伊马替尼、干扰素、长春新碱、甲氨蝶呤等;局部病灶、全身病变或侵袭性病变且无症状者,若累及重要器官有威胁生命者,可采取手术治疗,否则可考虑随访观察(图4)。
Rivera等对2例颅内RDD手术治疗后复发患者采用化疗CHOP方案,2例患者7年内肿瘤无进展。Pulsoni等对80例Rosai-Dorfman病进行对比研究,结果显示未接受治疗或只接受激素治疗的患者治愈率高于接受手术、放疗或化疗的患者,因此认为对于未形成巨大肿块或未威胁到重要器官的Rosai-Dorfman病患者无需治疗。病例2患者在术中仅将病灶刮除后用于病理学检测,未进行其他手术处理,术后1年复查未见复发表现。回顾以往文献发现,对于有明显症状的患者,多采用手术治疗,而对于无明显症状者,手术以获取标本明确病理诊断作为主要目的,即切开活检手术。虽然化疗对于部分患者有效,但仍缺乏大样本临床试验数据的支持。对于部分病例,激素治疗、放疗及化疗可能有效。免疫学研究显示,免疫系统紊乱可导致该疾病,皮质类固醇疗法对其有较好的疗效。治疗包括应用
抗生素、类固醇激素、外科手术切除、放疗和化疗等,但尚无系统的治疗方法。
骨RDD预后较好,大多数患者呈良性病程,少数可自行消退。既往文献报道对于有症状的患者行手术切除后,复发率较低。因此对于该病的治疗,明确病理诊断至关重要。王蔚等报道2例RDD患者,分别累及右胫骨近端和甲状软骨,手术切除后分别随访3.3和2.5个月,未见病灶复发。Lewin等报道1例7岁男性患者,右掌骨溶骨性病变伴病理性骨折,经病理活检证实为RDD,行病灶刮除内固定术,复查2年未见复发表现。Hamels等报道1例1.5岁男性左桡骨远端溶骨性病变并伴病变周围骨膜反应,活检证实为RDD,手术切除后复查3年未见复发。Pavlovskaia等报道3例累及骨的RDD,病变部位分别为股骨、髂骨和胫骨,经病灶刮除后定期复查,其中一例患者9年后出现淋巴结受累表现,但原发病灶未见复发征象。
由此可见,骨RDD经病灶刮除后复发率确实较低,本组病例也证实此结论。但骨外RDD较累及骨的RDD,复发率明显升高。有文献回顾性分析了13例RDD患者,其中10例为淋巴结外病变,2例淋巴结内外均存在病变,1例为淋巴结内病变。10例结外病变中6例位于中枢神经系统,3例位于鼻腔和鼻旁窦,1例位于皮肤,13例患者接受手术治疗后,10例(77%)患者未见复发,3例(23%)患者出现复发,2例患者复发后出现局部转移。因此RDD手术治疗后仍有复发及转移可能,因此长期随访是十分必要的。
综上所述,累及骨的RDD发病率较低,通常为良性病变或自限性病程,但其自然病程尚不明确。对于有明显临床症状的患者,建议采用手术治疗,而对于无明显症状者,手术获取病理标本明确诊断应作为主要目的。
原始出处:
来源:中国脊柱脊髓杂志
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。同时转载内容不代表本站立场。
在此留言