
JACC:生活方式、HbA1c等风险因素控制可改善患者生存率
![]() 0
2019-05-03
点击查看
0
2019-05-03
点击查看

JAMA Intern Med:早产增加成年期缺血性心脏病风险
![]() 0
2019-06-05
点击查看
0
2019-06-05
点击查看

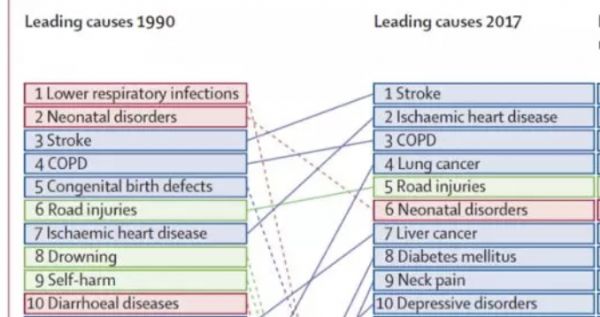
Lancet:全新中国疾病负担报告——中国疾病谱发生重大变化,中风、缺血性心脏病和慢阻肺是国人三大杀手
![]() 0
2019-06-25
点击查看
0
2019-06-25
点击查看
Circulation:肉、鱼、奶、蛋的摄入与缺血性心脏病的相关性
![]() 0
2019-07-07
点击查看
0
2019-07-07
点击查看
中国心血管病地图:黑龙江和吉林缺血性心脏病和中风的疾病负担**
![]() 0
2019-09-01
点击查看
0
2019-09-01
点击查看
JAMA Psychiatry:神经性贪食症与女性长期心血管事件风险
![]() 0
2019-10-21
点击查看
0
2019-10-21
点击查看