脑室出血是神经外科常见病与多发病,死亡率及致残率较高。脑室出血穿刺引流手术目前在基层医院已被广泛开展,术后再出血是钻孔引流术后最为凶险的并发症,给患者往往带来灾难性后果。本文回顾2例术后再出血患者的诊治过程并复习最新指南及相关文献,现总结如下。
1.病例摘要
患者1,女性,53岁。因突然头痛伴恶心呕吐1天入院,既往
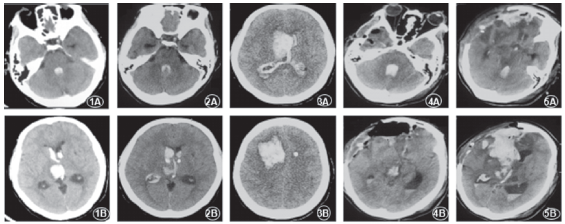
高血压病史多年,长期口服阿司匹林。查体:血压201/103mmHg,GCS13分,双侧瞳孔等大等圆直径约3mm,对光反射迟钝,左侧肢体肌力约Ⅳ级,左侧下肢巴氏征阳性。颅脑CT扫描:右侧丘脑后部出血并破入脑室(血肿量约5mL),三脑室及四脑室积血伴有幕上脑室轻度扩张(如图1中1A、1B)。初步
诊断为右侧丘脑出血并破入脑室,
高血压病。
急诊行双侧脑室外引流术,病人意识好转,脑脊液压力稍高。引流术后2h复查CT提示引流管位置良好(如图1中2A、2B),术后4h患者意识进行性下降,右侧瞳孔散大固定,直径约5mm,光反应消失,复查CT提示引流管穿刺道及侧脑室出血量增大(如图1中3A、3B)。
立即行脑内血肿清除及去骨瓣减压,术中血肿腔渗血严重,止血困难。术后复查CT提示血肿清除满意(如图4A、4B),意识呈昏迷状态,GCS5分,术后1d患者病情再次加重,右侧瞳孔再次扩大,复查CT提示脑内血肿再次增大,脑疝形成(如图1中5A、5B)。药物保守治疗2d后患者持续深昏迷状态,患者家属放弃治疗自动出院。患者术前术后常规凝血功能检查均无明显异常。
图1 患者1的颅脑CT。1A、1B:患者入院时CT提示丘脑出血并破入脑室,四脑室梗阻;2A、2B:行侧脑室外引流术后复查;3A、3B:引流术后右侧穿刺道及侧脑室出血增多;4A、4B:再次手术行血肿清除及去骨瓣减压术后复查;5A、5B:二次手术后病情再次加重复查CT提示原血肿腔再出血。
患者2,男性,67岁。因突然意识不清3h入院,既往高血压病史20余年,未规律服药。查体:血压190/100mmHg,GCS10分,浅昏迷状态,双侧瞳孔等大等圆直径约3mm,对光反射存在,右侧肢体肌力Ⅱ级,双侧下肢巴氏征阳性。颅脑CT提示:左侧丘脑后部出血并破入脑室(血肿量约20mL),三脑室及四脑室积血伴有幕上脑室轻度扩张(如图2中1A、1B)。初步
诊断为左侧丘脑出血并破入脑室,高血压病。急诊行双侧脑室外引流术,意识稍好转(如图2中2A、2B),术后12h意识再次出现加重。双侧瞳孔散大固定,直径约5mm,光反应消失,复查CT提示穿刺道及双侧脑室出血明显增大(如图2中3A、3B)。立即行左侧开颅血肿清除及去骨瓣减压,术中出现止血困难。术后复查CT提示血肿清除满意,意识呈昏迷状态,GCS4分,二次术后1d复查CT提示脑内血肿再次增大。药物保守治疗5d后患者死亡(如图2中4、5)。
图2 患者2的颅脑CT。1A、1B:患者入院时CT提示丘脑出血并破入脑室,四脑室梗阻;2A、2B:行侧脑室外引流术后复查;3A、3B:引流术后左侧穿刺道及四脑室出血增多;4:再次手术行血肿清除及去骨瓣减压术后复查;5:二次手术后病情再次加重复查CT提示原血肿腔再出血。
2.讨论
脑出血(Intracerebral Hemorrhage,ICH)的诊治一直为学术界争论的热点,特别是脑室出血(Intraventricular Hemorrhage,IVH)的手术指征仍未达成统一意见。我国2015年中华医学会神经外科分会制订的自发性脑出血最新指南中认为IVH的手术指征和手术方法为:①少量到中等量出血,无梗阻性脑积水,可保守治疗或行腰大池持续外引流;②出血量较大,超过侧脑室50%,合并梗阻性脑积水者,行脑室钻孔外引流术;③出血量大,超过脑室75%或完全脑室铸型,且颅内高压明显者,可行脑室钻孔外引流术或开颅手术直接清除脑室内血肿。
本组第1例患者术前头痛症状重,保守治疗1d后意识稍有下降,颅脑CT提示双侧脑室颞角稍有增大。虽然长期口服阿司匹林,考虑到患者已出血1d,遂行钻孔引流手术治疗。患者术后出现病情加重,穿刺道出血,再次行血肿清除及去骨瓣减压手术指征明确。而第2例患者侧脑室引流手术指征相对明确,GCS评分低并伴有梗阻性脑积水。有研究认为约45%的ICH患者可出现IVH,后者是转归不良的独立相关因素。而在对IVH的统计认为大部分IVH为继发性。对13项研究进行的合并分析发现,IVH会使ICH患者的死亡风险增高,从无IVH的20%至有IVH的51%。
针对继发性IVH的手术治疗提出了更为积极的要求。有学者主张在分级较高的ICH患者中要尽早手术治疗,有报道在发病后的6h内或者24h内进行。通过本组2例患者的经验总结,笔者认为除患者GCS评分低或者明显下降外,适当延长术前时间可能对患者更为有利。在丘脑出血量小于30mL时外科干预的方式主要为神经内镜下血肿清除或单纯侧脑室引流配合尿激酶注入血肿引流。
国内大多数学者认为丘脑内血肿小于5mL的脑室出血,单纯侧脑室引流为手术最佳选择。在国内外公认的2项随机试验中对ICH(出血量<30mL)继发性IVH内镜血肿清除与单纯侧脑室引流治疗进行了对照研究。研究发现在其中1项研究中,2组患者都使用了尿激酶注入,内镜治疗组与侧脑室引流组相比病死率并无显著性差异。1项研究表明内镜治疗能改善2个月后的GOS评分,但未报道永久性CSF分流率。因此最新指南提示尽管IVH患者脑室内注射rt‐PA的并发症发生率相对较低,但这种治疗方法的有效性和安全性尚不清楚(IIb级推荐;B级证据)。另外,并新增推荐提出IVH内镜治疗的有效性尚不清楚(IIb级推荐;B级证据)。
对第1例患者二次手术采用了右侧翼点开颅,拟通过穿刺点周围清除血肿并行同侧的去骨瓣减压。术中止血困难。术中显微镜下对侧脑室内
血管畸形或脑室脉络丛出血的控制较差,笔者认为应用冠状切口单侧额骨瓣,沿穿刺道方向配合神经内镜行血肿清除,视野可能更加清晰,利于止血。在具有相关内镜设备和较为丰富的内镜手术医师条件下,内镜处理侧脑室出血较传统的大骨瓣开颅可能更加有利。但对于再次出血后的脑疝形成,去骨瓣减压也是非常有必要的。
ICH本身出现复发性事件和其他
血管性疾病的风险很高。ICH复发的累积风险为1%~5%/年。大多数回顾性研究认为,影响高血压脑出血术后再出血的因素主要包括以下几个方面:①术前高血压分级、术前意识、手术时机、既往病史、凝血功能异常及出血部位等均可能影响术后再出血;②手术方式、术中血肿清除彻底与否及术中止血困难与否均可能影响术后再出血。③术后血压控制、术后颅内压增高的诱因均可能对术后再出血有影响。统计学结果表明:术后血压控制情况为术后再出血的独立危险因素。
指南中推荐对于收缩压为150~220mmHg且无急性降压禁忌证的ICH患者,快速降低收缩压至140mmHg是安全的(I级推荐;A级证据)。对于收缩压>220mmHg的ICH患者,考虑在密切监测血压的情况下采用持续静脉滴注进行强化降压治疗可能是合理的(Ⅱb级推荐;C级证据)。
本组第1例患者二次手术时同样发现毛细血管渗血仍严重。目前指南中指出对于曾经服用过抗血小板药的ICH患者,血小板输注的有效性尚不确定(IIb级推荐:B级证据)。但笔者认为长期口服阿司匹林并存在再次出血高危因素的患者,有条件的医院应尽快静脉输入新鲜血浆及血小板,改善血小板功能。国内谭可等人研究认为以
血栓弹力描记术检测血小板花生四烯酸(AA)抑制率≥75%为标准作为手术的相对禁忌证相对安全。另外在穿刺道出血后应该在患者病情允许的条件下尽早行脑血管造影检查,排除脑血管畸形或动脉瘤可能。最新的美国心脏病协会/美国
卒中协会(AHA/ASA)指南认为建议行CTA和增强CT以筛选具有血肿扩大风险患者(Ⅱb类推荐,B级证据)。
综上所述,对脑出血术后再次出血这个
临床常见并且令医生棘手的问题,通过两例患者的诊治经过我们总结以下经验和教训:①对高危脑出血患者在术前应提高警惕,详细追问病史特别是血压控制情况及抗凝抗血小板药物服用史;②尽可能完善相关术前检查包括血小板功能检测、脑血管造影检查;③对存在凝血功能异常的患者尽可能地延长手术准备时间,并积极应用新鲜
血液制品为手术提供保障;④对于意识状态尚好的患者,在严密关注意识状态下,可适当降低手术适应症,有条件的医院可行脑室型颅内压探头植入,动态评估颅内压变化并起到引流血肿的目的;⑤锥颅侧脑室钻孔引流仅作为神经外科急危重症患者的补救手术方案,具备小切口钻孔引流条件的患者尽量直视下手术更为安全。
原始出处:
来源:滨州医学院学报
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。同时转载内容不代表本站立场。
在此留言