急性肾损伤
重症行者翻译组
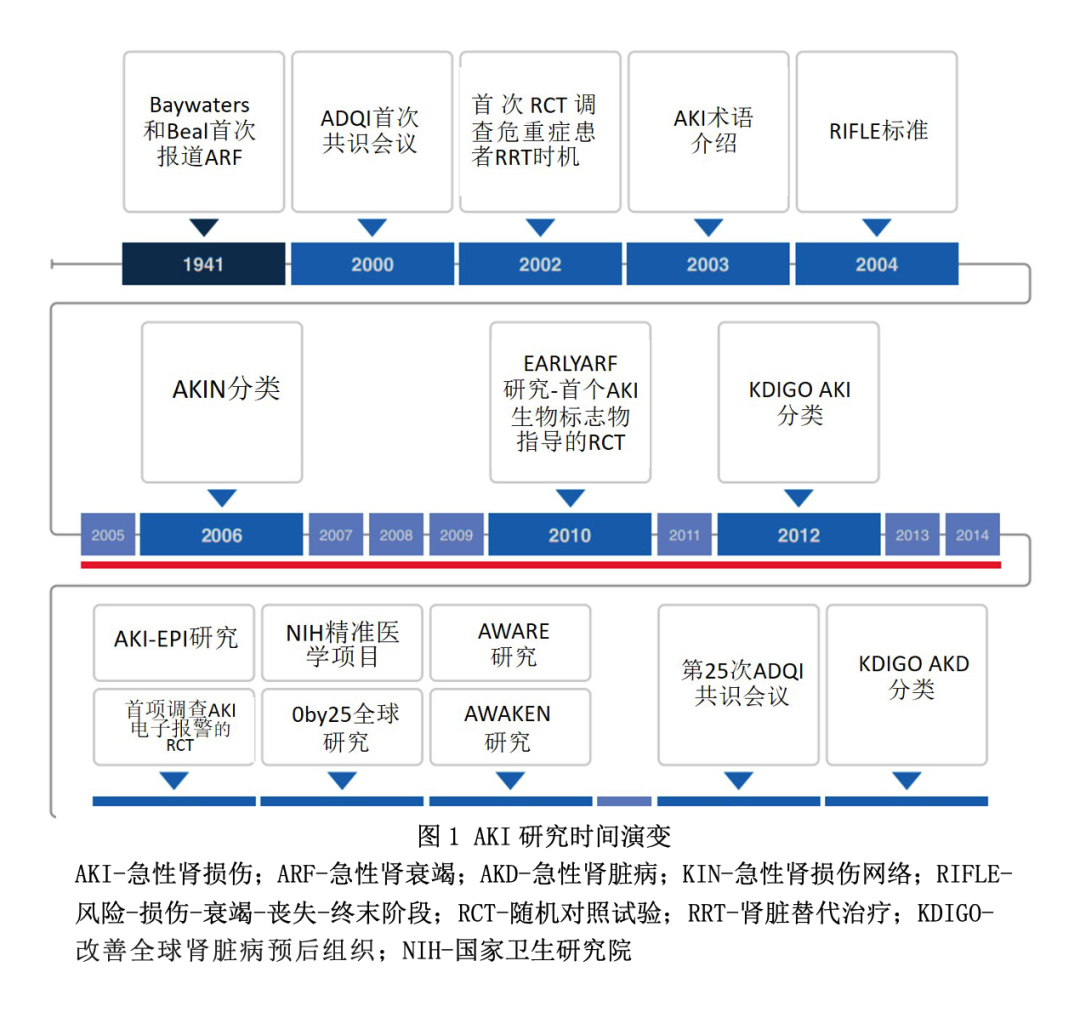
对急性肾损伤(AKI)的认识,已从单一疾病的认识,发展为复杂多变的病理生理和预后的综合征。2004年之前,AKI(或“急性肾衰竭”)定义超过50种,报告的发病率、流行病学和结局各有不同。2004年发布了“风险、损伤、衰竭、丧失和终末期肾病”(RIFLE)标准,2007年发布了AKI网络(AKIN)分类,2012年发布KDIGO共识分类,促进了流行病学研究,表明在全球范围内AKI的高发病率、AKI严重程度与预后之间的关系,短期和长期并发症的高风险,包括慢性肾脏病(CKD)和重大经济后果(图1)。
AKI诊断和分期目前依赖血清肌酐(SCr)升高和/或尿量减少,而未考虑各种病因、损伤部位和严重程度、时间、病程以及对治疗的反应,为了弥补这些局限,通常会额外描述,例如,“亚临床AKI”(无SCr升高或SCr升高不符合AKI标准的肾小管损伤)、“短暂性、持续性或持续性AKI”(基于SCr升高的持续时间)、“社区性”或“医院获得性”AKI,以及“恢复性AKI(峰值后SCr降低)。然而,这些术语没有统一定义。
AKI诱发机制
对AKI相关机制的理解,需要知晓疾病的异质性。触发肾毒性不同因素在基因、分子、细胞和功能水平上引起肾脏不同反应,导致不同的损伤模式。例如,容量损耗会导致与饥饿一致的代谢途径(如糖原异生、脂质代谢)以及抗炎分子激活,主要影响内髓质。相反,缺血刺激与炎症、凝血和上皮修复途径相关的基因,多见于外髓质。尽管SCr升高相似,但不同AKI模型之间的激活基因很少重叠。不同肾单位的具体特征,包括代谢途径的异质性和激活细胞防御机制的能力,至少部分解释了肾小管细胞对损伤性刺激的局部敏感性有不同。合并症和临床管理进一步影响了损伤模式。脓毒症相关AKI的研究提供了另一个恰当的知识进化案例。一旦简化为“肾小球缺血”和“肾小管坏死”的二分模型,已扩展为脓毒症损伤的“组合”,包括(但不限于):(a)肾小球毛细血管舒缩不稳定,(b)微循环功能障碍,(c)线粒体失调,(d)内分泌和旁分泌细胞因子介导的炎症小体影响,(e)病原体相关分子活性受体的破坏,(f)肾小管损伤;(g) 间质炎症;(h) 重要修复分子的异常自噬和胞葬作用,以及(i)相关合并症和用于减轻损伤的临床策略的影响(即液体和儿茶酚胺)。临床和实验研究的一个重要启示是AKI与新发CKD之间的关联。损伤的近端小管细胞和成纤维细胞之间的相互作用和适应性不良修复似乎发挥了作用。这些见解提高了我们的理解,并为潜在的未来疗法提供了目标。
新兴趋势
基于生物标志物的特征
肾脏损伤生物标志物(如NGAL、KIM-1、IL-18、TIMP-2、IGFBP7和CCL14)和可选功能性标志物(例如胱氨酸蛋白酶C和脑啡肽)的发现,为AKI的潜在病因、病理生理学和预后提供了深入的见解。例如来自约4000名患者的证据显示,15-20%的患者NGAL水平升高,而SCr没有升高。与非SCr或NGAL升高的患者相比,死亡或需要肾脏替代治疗(RRT)的风险增加2至3倍。
AKI亚型
亚表型识别出不同生物学机制、治疗反应或预后的患者亚组。通过对重症监护室(ICU)前48小时的临床和生物标志物数据进行潜在分类分析,Bhatraju等人分析了1800名患者,其中794名患者患有AKI。他们确定了两个独立的人群:与高Ang2/Ang1比率和高水平sTNFR-1,表现为血管通透性增加的高炎症状态亚表型2相比,亚表型1的特征是血管生成素(Ang)2/Ang1和可溶性肿瘤坏死因子受体(sTNFR)1的比率低,表示低炎症状态,死亡率更低。
这些发现在一项脓毒症试验的800名患者中印证,显示亚表型2患者的死亡率和透析需求更高。类似地,芬兰急性肾损伤(FiNNAKI)研究中对脓毒症症相关AKI患者的事后分析确定了两种亚表型,亚表型2炎症和内皮标志物水平升更高,短期恢复率更低,90天死亡率更高。这些不同亚表型的识别,支持对AKI作为一种“单一疾病”的认知,转变为AKI是一种复杂的综合征(图1)。
AKI贯穿整个生命周期
新生儿和儿科AKI已成为重症监护肾病学的重要内容。包括AWARE和AWAKEN研究在内的多中心研究,揭示了儿童与成人不同的独特、可辨别的AKI表型(图1)。尽管AKI与成人合并症,在患者预后方面表现出协同作用,但特殊合并症(如先天性代谢障碍),和没有任何病史的儿童AKI,对预后有独立影响。此外,早产对肾脏成熟的影响,以及肾脏发育过程中单纯AKI,对短期和远期结局影响仍不完全清楚。最后,整个儿童期和青春期的性别、营养和生物发育(生长)对AKI风险和预后的影响尚未完全描述。损伤的烛光可能于新生儿期开始点燃,并在患者一生中不断发展,在成年期完全燃烧,具有更高的AKI相关并发症风险(如CKD和心血管事件)。
预后
现在普遍认为,AKI幸存者仍有严重的远期肾脏和非肾脏并发症风险,需要随访。正如儿童中的数据所强调的,即使在一次发作后,AKI也是一个纵向的、生命连续的疾病过程。AKI发作后“SCr恢复到基线”不能视为“完全肾功能恢复”。“急性肾脏病”已经演变为一个概念,强调了随访的必要性。
展望未来
AKI是一种普遍存在的综合征,能够影响所有患者,无论其年龄或合并症。深入了解AKI的复杂病理生理学,包括适应性和非适应性修复,以及亚表型识别,为新的治疗方法和肾保护策略提供了机会,并由更准确和实时测量肾功能的工具支持。电子健康记录中的AKI警报和机器学习模型能提高对患者的早期识别,而远程医疗、数字健康工具的可用性,以及对疾病认识的提高,即使在远程环境中也能对患者随访。