血栓性微血管病(Thrombotic microangiopathies,TMA)是由一组异质性症状组成的综合征,它具有共同的病理学特征,或者更确切地说,内皮细胞损伤和微血管血栓形成,以及以血小板减少症、溶血性贫血和全身多部位(主要但不限于肾脏和中枢神经系统)的缺血性疾病,TMA是:先兆子痫/子痫、HELLP综合征、血栓性血小板减少性紫癜(TTP)、非典型溶血性尿毒症综合征(a-HUS)和典型的弥散性血管内凝血(DIC)和抗磷脂抗体综合征。TMA分为原发性和继发性。在原发性TMA中,疾病被定义为血栓性微血管病的存在,例如由于ADAMTS13(一种清除血管性血友病因子(v-WF)的金属蛋白酶)的缺乏而导致的TTP,以及以补体失调为特征的α-HUS。另一方面,在继发性TMA中,它可表现为TMA作为潜在疾病的并发症而出现的事件:妊娠是其中的典型例子之一,但也可以是恶性高血压,先兆子痫或HELLP综合征的并发症,药物性的,肾脏移植或骨髓移植、系统性红斑狼疮和肿瘤等。由于凝血系统、免疫系统和补体系统之间的不平衡,TMA 是一种有问题的疾病。怀孕与微循环和止血平衡的生理变化有关,这可能会表现出隐性的先天性TMA,或者它本身可能是继发性TMA的触发因素。主要是由于孕期激素水平的变化,对于保护母亲在怀孕期间,尤其是在分娩和产后期间免受出血并发症所必需的。因此怀孕期间存在高凝和低溶解的总体特点,这一特点也具有“DIC”的生理状态, TTP 和 a-HUS 并非妊娠期特有的病理,但在妊娠期间或与之相关的情况下发生的频率更高。这些情况在妊娠中的发生率分别为先兆子痫 1/20、HELLP 综合征1/1000、HUS 1/25000和 TTP 1/200000。所有 TMA 的特征均为中度血小板减少症 (PLT 1%) 和微血管病性溶血性贫血(LDH升高、血红蛋白和触珠蛋白降低)。每种病理都有独特的一面:高血压是先兆子痫的临床特征,胃肠道疾病(腹泻、恶心和呕吐、右上腹痛)是 HELLP 综合征的临床特征,肾功能受损(肌酐升高和肾小球滤过率降低) a-HUS的临床特征,神经系统问题(精神错乱、头痛和视力障碍)是TTP 的临床特征。TTP和a-HUS的区别主要在于发病时间阶段的不同:83% 的 TTP 病例发生在妊娠中期和晚期,因为妊娠期间 ADAMTS13 活性的生理性降低可能会诱发潜在的病理。相反,78%的a-HUS 发生在产后,这被认为可能是由于补体系统旁路途径的激活和失调所致;这是由于分娩继发的炎症、胎儿细胞循环中的释放、内皮细胞损伤以及产后感染或出血。这些疾病之间的鉴别诊断非常复杂,既因为它们之间具有重叠的临床特征,也因为它们会牵涉到多个学科(妇科、血液科、肾病科等)。它们通常在分娩期间或分娩后被诊断为 HELLP 综合征或重度子痫前期 (PE-SF)。造成这种混淆的原因是,与非常罕见的并发症 TTP 和 HUS 相比,HELLP 和 PE-SF 是更常见的妊娠并发症。此外,随着时间的推移,临床和实验室表现会逐渐发生快速变化,因此必须要不断地随访孕产妇,并且对其结果进行早期诊断和鉴别至关重要。每种综合症都有一种特定的治疗方法,如果可以的话,可以使用《Journal of Labor and Childbirth EXTENDED ABSTRACT 5th Annual Conference on Brain Disorders, Neurology and Therapeutics September 1415, 2020 | Tokyo, Japan 2018 | Volume 1 Issue 4》,可以挽救孕产妇和/或胎儿的生命。因此,鉴于这些综合征的高死亡率和发病率,其鉴别和早期诊断的重要性不言而喻。TMA 之间的鉴别诊断需要发现严重的血小板减少,尤其是PLT< 5×109/L,评估血压和蛋白尿以做出先兆子痫的鉴别诊断,寻找外周血涂片中是否存在碎裂红细胞,以及诊断HELLP综合征所需的溶血、结合珠蛋白和血红蛋白、肝功能和胃肠道症状评估的这些指标。如果血小板减少继续恶化,LDH >1000 IU/L,血肌酐值>2mg/dl(176.8umol/L),则需检测 ADAMTS13 活性。若ADAMTS13>10% 参考值,则强烈提示可能为aHUS,若ADAMTS13<10%参考值,则诊断为TTP。但意大利比萨大学医院妇产科诊所的主要问题之一是缺乏 ADAMTS13的检测,该检测项目目前在米兰的实验室,因此等待时间非常长,对于及时的鉴别诊断而言是无法接受的。本文作者希望在比萨当地实验室也能开展ADAMTS13的检测,以做出越来越精准和快速的诊断。此外,TMA主要发生在围产期,显然在如此关键的时刻进行详尽的鉴别诊断是非常困难的,首先因为母亲和胎儿的健康状况会迅速恶化,因此不仅仅试图将诊断放在首位,同时还应尽力及时干预,保障孕产妇和胎儿的生命安全。由于鉴别诊断和症状发生的时间非常困难,美国洛杉矶和纽约妇产科、Gupta 和 Feinberg 进行的一项研究表明,基于对近年来文献的系统回顾,美国的这些作者制定了一种诊断算法,以帮助解决 TMA 之间的鉴别诊断。这些作者强调了 HELLP 综合征和 a-HUS 之间的显着差异,这可以帮助临床医生在这两种经常微妙且令人困惑的综合征之间找到方向。在 HELLP 综合征中,与溶血指数相比,肝损伤指数增加得更高,而在 a-HUS 中则相反。这种差异可以概括为 LDH/AST 比值,在 HELLP 综合征中LDH/AST 比值始终<10,而在 a-HUS 中LDH/AST 比值始终>10。该报告对于临床医生指导诊断和鉴别HELLP 综合征和a-HUS是一种非常有用的工具,同时结合实验室结果 (ADAMTS13) 以及分娩后患者的临床表现。
目的:评估妊娠期血栓性微血管病(TMA)的临床方法、诊断方法和最合适的治疗管理,该病仍然是当今产科领域的主要杀手。
材料和方法:对国际文献和现有临床研究进行了大量回顾,以确定妊娠期 TMA 的最新技术水平。有鉴于此,对2010-2019年,152 例 TMA 病例中,有 9 例是在比萨大学医院 O.O. U.U.一、二两个产科病区,住院并分娩的孕妇进行了识别、分析和重新讨论。
结果:通过分析诊断方法和病历,对9例病例进行严格审查,准确分析诊断结果。其中,妊娠期间诊断出血栓性血小板减少性紫癜(TTP)6例、HELLP综合征2例、非典型溶血性尿毒症综合征(aHUS)1例。通过分析这些患者的病历、诊断方法和治疗管理,本文作者对之前的诊断提出了质疑。从本文作者的分析角度来看,这些诊断部分不对应,其中 4 例为 TTP,5 例可能为 a-HUS。
结论:根据本文的病史回顾,在比萨产科诊所,由于无法检测 ADAMTS13,与 TTP 和 HELLP 综合征病例相比,a-HUS 病例的诊断可能较低以及未使用的 LDH/AST 比值,本文作者认为这可能代表妊娠期及以后血栓性微血管病诊断方法的未来资源。本文作者的下一个承诺是验证在 COVID 19 中观察到的全身性血管炎是否能够经得起微血管病模型(TTP 和 a-HUS 等)的临床研究和病理生理学检验,从而不仅可以通过低分子肝素和糖皮质激素来预防,但对于更严重的住院患者还可以通过血浆置换和/或抗补体药物进行治疗。从这个角度来看,产科科学可以成为一座灯塔,为全世界的人类指明摆脱COVID 19这一致命流行病的出路(译者注:本文发表于2020年,时值COVID 19流行的开始阶段)。
文献来源:
Battini Lorella, Mei Federica. Etal. LDH/AST Ratio: A Future Chance for Differential Diagnosis in Pregnancy Thrombotic Microangiopathies and Beyond. Abstract
2月内分泌代谢领域高分文献集锦(5篇)
![]() 0
2023-03-09
点击查看
0
2023-03-09
点击查看
辉瑞又双叒顶刊发布RSV疫苗3期数据!NEJM:妊娠期注射RSVpreF疫苗预防婴儿RSV疾病
![]() 0
2023-04-07
点击查看
0
2023-04-07
点击查看

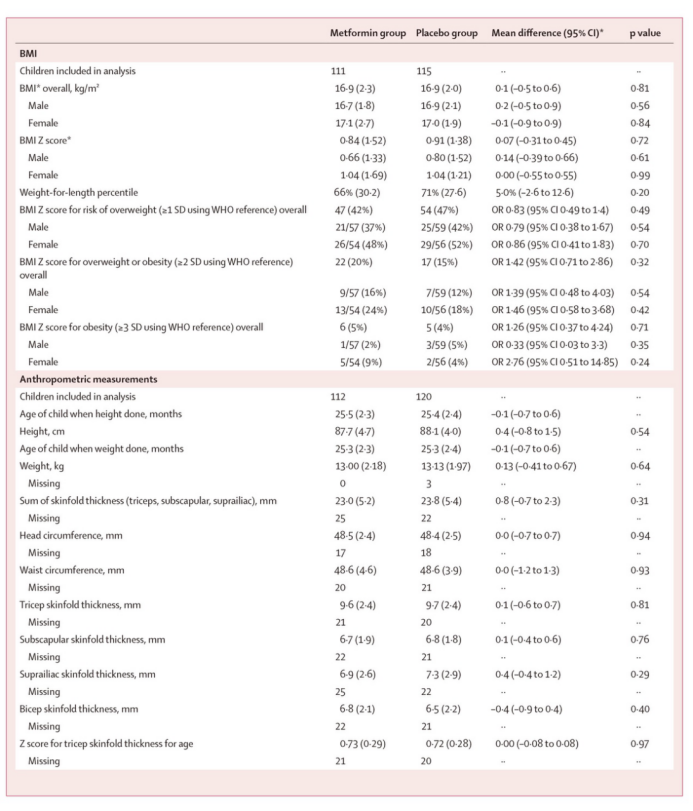
Lancet Diabetes Endocrinol:妊娠期使用二甲双胍是否安全?最新研究数据发布!
![]() 0
2023-06-12
点击查看
0
2023-06-12
点击查看

World J Pediatr:母亲和新生儿的血液维生素D水平或影响24月龄时神经发育情况
![]() 0
2023-08-26
点击查看
0
2023-08-26
点击查看

World J Pediatr:孕前和产前接触二手烟和自闭症谱系障碍:中国的一项全国性多中心研究
![]() 0
2023-08-25
点击查看
0
2023-08-25
点击查看

JHEP Rep:原发性硬化性胆管炎孕妇妊娠期间的肝脏相关症状
![]() 0
2024-01-05
点击查看
0
2024-01-05
点击查看
