病例摘要
主诉
代XX,女,54岁,因“腹泻45天余”于2019年08月27日入我科。
现病史
患者45天前食用野生菌及桃子后当天出现腹泻,为黄色稀水便或糊状便,含未
消化食物及透明黏液,每天十余次,多于餐后出现,伴上腹部隐痛、恶心、乏力、纳差,伴口腔疱疹、四肢关节疼痛等,无发热、寒战、解脓血便、里急后重、皮疹,无低热、盗汗、口腔肛周溃疡、关节红肿等,无黄疸、腹胀、呃逆、餐后腹痛、呕吐等,曾至当地医院就诊,给予输液及洛哌丁胺等药物治疗后,腹泻次数减少至7-8次,性状同前。
为进一步诊治,转诊至我院,门诊以“腹泻待查”收住院,大便同前述,小便正常,自病以来精神饮食、睡眠差,体重下降10 kg。
入院查体
T:36.5℃,P:68次/分,R:18次/分,血压:120/80 mmHg。慢性消瘦病容,皮肤弹性稍差,唇舌稍干,无明显脱水。精神欠佳,神清,对答切题。全身皮肤及巩膜无黄染,未见肝掌及蜘蛛痣。甲状腺、心脏查体无阳性体征。
双肺呼吸音粗未闻及干湿啰音。腹平,未见腹壁静脉曲张,上腹轻压痛,无反跳痛及肌紧张,Murphy征(-),肝脾未触及肿大,肝区无叩痛,移动性浊音(-),肠鸣音亢进。双下肢无水肿,病理反射未引出。
既往史
否认传染病、
高血压、冠心病、
糖尿病病史。既往“乙肝”病史,具体不详。“既往胆囊切除术”,否认
胰腺手术,否认外伤、输血史。“青霉素、甲硝唑”过敏。
辅助检查
未提供
①腹泻待查;
②慢性乙型病毒性肝炎?
诊治经过
(一)入院诊治第一阶段
1. 实验室检查
2019年08月28日肝肾功、电解质、血糖、淀粉、脂肪酶均在正常范围,血钾2.64 mmol/L。
粪便常规+潜血:潜血阴性,检出霉菌,大便涂片菌群分析、大便培养及药敏等未见异常。
血常规:白细胞6×109 /L,中性粒细胞76.2%,淋巴细胞18.8%,嗜酸性粒细胞0.2%。
血沉、降钙素原正常范围。凝血功能:D2 1.17 mg/L,纤维蛋白原1.90 g/L,抗凝血酶III 66.70%。结核抗体、抗核抗体谱、风湿7项、甲状腺功能、肿瘤标记物未见异常。肝炎病毒谱:慢性乙型病毒性肝炎,HBV DNA <2000 copies/mL。
2. 影像学检查
2019年08月28日腹部
B超肝实质回声不均,胆总管代偿性扩张,
胰腺、脾、双肾、腹主动脉未见异常。
8月28日胸腹、盆腔增强CT:①左肺上叶舌段少许炎症,纵隔及心脏大
血管未见异常;②胰腺、脾、双肾、盆腔未见异常,肝右叶后上段囊肿,胆囊未见显示,部分肝内胆管扩张,胆总管中上段扩张,考虑代偿性扩张,建议结合腹部MRI+MRCP检查。
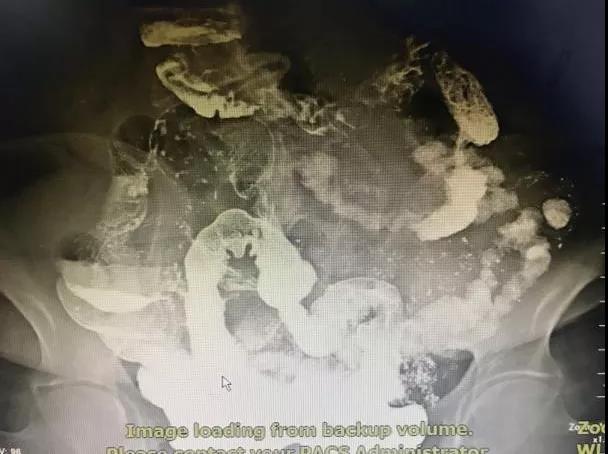
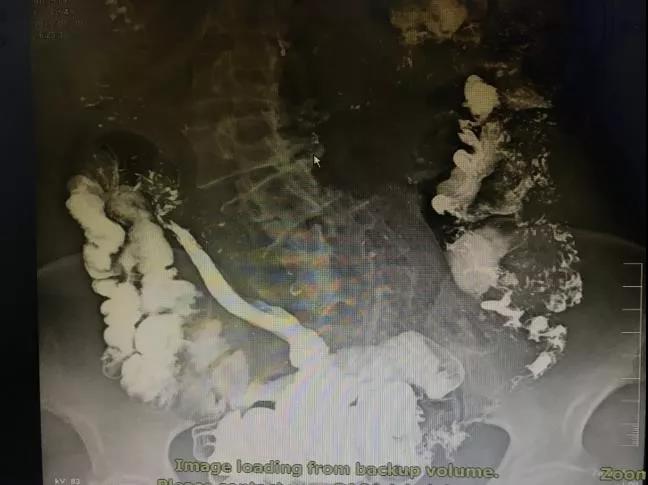
08月30日全
消化道钡餐:长构型
胃,
胃下垂表现,食管、空回肠、回盲部未见占位性病变(详见图1)。
消化道钡餐
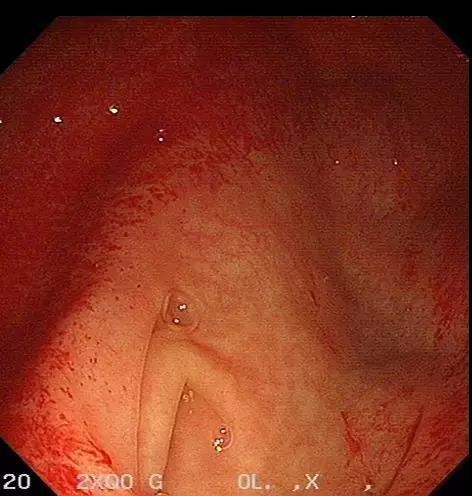
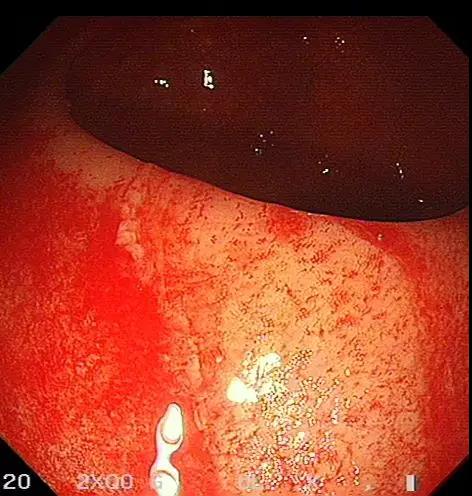
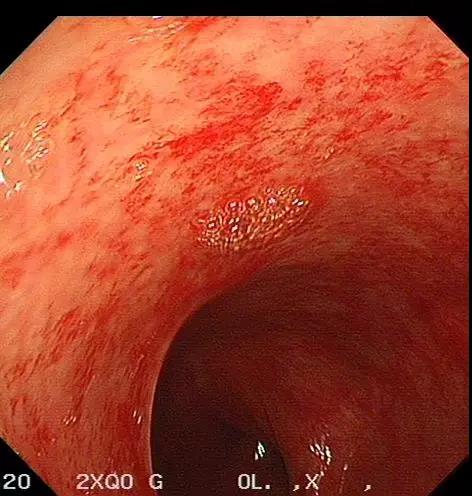
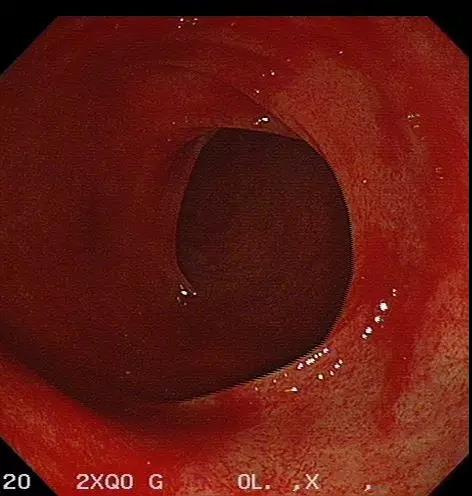
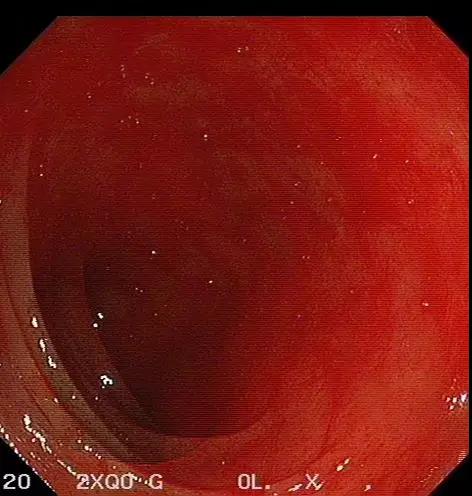
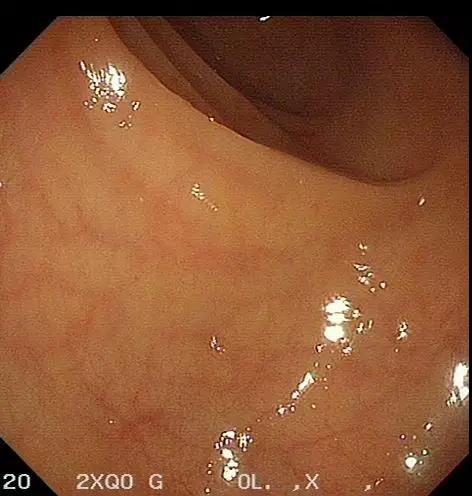
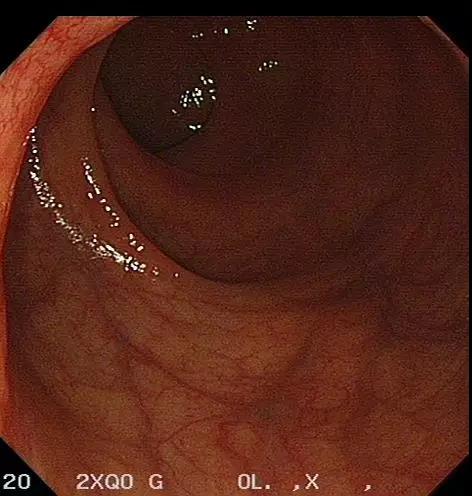
09月1日胃镜:慢性非萎缩性胃炎。肠镜示:盲肠至降结肠肠黏膜广泛片状充血(图2,B-F),稍充气后有少量出血,吸气后充血稍改善,反复冲洗未见活动性出血,考虑患者近期大量腹泻,黏膜缺血,最终导致黏膜下静脉长期处于慢性梗阻状态,毛细
血管扩张可能。
A. 回肠末端
B. 阑尾窝
C. 回盲部
D. 升结肠
E. 横结肠
F. 降结肠
G. 乙状结肠
H. 直肠
图2. 肠镜
患者,中年女性,
慢性病程,以迁徙性腹泻、体重下降为主要表现,大便性状以稀水便或糊状便为主要表现;入院后白细胞、血沉、降钙素原阴性,
粪便常规、潜血阴性。
粪便涂片见霉菌,但大便无腥臭味、气泡、黏液及豆腐渣样大便等真菌
感染表现,患者口腔未见菌斑,菌群分析未见异常,大便培养及药敏结果、大便查艰难梭状芽孢杆菌、巨细胞病毒等阴性,初步排外
感染性腹泻及特殊病原体腹泻。
外院无长期青霉素类用药病史,初步排外
抗生素相关腹泻。
患者水样腹泻,内含未消化食物且体重下降明显,需排外胰源性腹泻,但入院腹部CT提示胰腺未见异常,血糖、血钙、血淀粉脂肪酶正常,排外胰源性腹泻。
患者全身大小关节疼痛,非对称性,无畸形、红肿、口腔肛周溃疡,且抗核抗体、类风湿7项阴性,暂无结缔组织病累及胃
肠道相关腹泻证据。
初步
筛查常见腹泻原因,无常见器质性疾病因素,故完善全消化道钡餐辅助功能性疾病诊治,但患者全消化道钡餐未提示明显异常,需考虑少见腹泻原因如乳糜泻、脂肪吸收不良、寄生虫相关腹泻、胆汁酸性腹泻等。患者既往进食麦麸以及含果糖食品无不适,且家族中无乳糜泻病史,初步可排外乳糜泻以及果糖吸收不良。患者发病前使用野生菌,毒蕈中毒累及胃
肠道表现不能排外,此外需排外寄生虫如贾第虫相关腹泻,我院暂无毒蕈成分以及贾第虫RNA等病原学检测,建议患者外院完善贾第虫-RNA以及完善苏丹III染色辅助小肠吸收不良症等诊治,但家属表示腹泻症状较前改善,拒绝行外送检查。
结合患者病史及相关辅助检查,
诊断考虑功能性腹泻可能性大,给予输液、调节肠道菌群、营养支持等治疗,患者腹泻次数及总量较前改善,家属要求返回当地医院继续治疗,建议转诊上一级医院明确诊断。
该病例未能明确诊断,需进一步随访观察。通过该病例复习了引起腹泻的常见原因,该患者肠镜下表现特殊,查阅相关文献,需与肠道毛细血管扩张症、
抗生素出血性肠炎、感染性肠炎相鉴别。
(三)拓展阅读
1. 肠道毛细血管扩张症
肠道毛细血管扩张症根据内镜诊断标准[1]进行诊断:
结肠镜下表现为点状、斑片状或蜘蛛痣样鲜红色病变或向周围放射状扩张的毛细血管丛,直径一般小于5 mm,很少超过12 mm;单发或多发,边界清楚或模糊,扁平或稍隆起;形态多表现为黏膜毛细血管弥漫性扩张,或呈圆形或条状毛细血管局限型扩张,或呈放射状血管扩张;病变可累及一个或几个肠段,伴或不伴有活动性出血。
该病变多发生于右侧结肠[2-4],尤其是盲肠,偶累及左半结肠和回肠。原因可能与肠壁张力相关,在肠腔压力相等的前提下,直径大的肠腔张力最大,最易发病,故升结肠和盲肠最易受影响。
目前病因尚不清楚,可能与老年人血管退行性变及黏膜缺血,最终导致黏膜下静脉长期处于慢性梗阻状态,毛细血管扩张,前括约肌功能丧失有关。基本病理改变为结肠黏膜下层的小静脉和毛细血管增多、扩张、迂曲,有时也可伴有小动脉的扩张[5]。随着病情发展,扩张的血管丛侵及黏膜层,受到压迫后可造成糜烂和出血,内镜下可表现为点状或放射状的毛细血管丛,直径一般小于5 mm。
本病大部分患者无症状,无需治疗,平时注意观察大便颜色,定期复查血常规、大便潜血等指标,当毛细血管破裂时根据出血量大小可表现为大便潜血阳性、黑便、血便等,出现头晕、乏力等贫血症状,多为反复少量出血且有自限性,极少数为大出血。出血原因可能为血管内压力增高或肠内容物损伤导致壁薄的毛细血管破裂所致[6]。
本病出现消化道出血后主要以止血等对症治疗为主。少量多次出血、病灶局限的患者可行内镜下止血,包括氢离子血浆凝固术(APC)止血、喷洒凝血酶止血,电凝术、硬化剂注入术及钛夹夹闭术等,方法简单有效,同时辅以积极药物止血治疗等[7]。对于反复大量出血、扩张部位较局限的患者可行外科手术治疗,将病变肠管切除。
临床用于治疗消化道毛细血管扩张症出血的药物还包括沙利度胺、
免疫调节剂等[8-10],另有部分药物仅为个案报道,如达那唑、他莫昔芬、西罗莫司等,尚未推广应用。
2. 抗生素出血性肠炎
多见于服用合成青霉素后出现的药物性肠炎,
临床表现为腹痛、腹泻,肠镜可看到好发于横结肠、降结肠,黏膜弥漫性发红,以表浅的、新鲜全周发红为特征,有或无明显的糜烂,黏膜表面有光泽,整体呈现水肿样,半月皱襞消失。结合青霉素用药史以及内镜下表现可诊断。停用青霉素,予对症治疗可改善。
3. 感染性肠炎
急性期内镜下表现多种多样,可表现为毛细血管扩张,点片状充血水肿,也可表现为弥漫性充血、糜烂,结合病史、实验室检查、病检可辅助诊治。
来源:消化界
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。同时转载内容不代表本站立场。
在此留言