前言
为便于基层医生更好地开展血脂管理,中国血脂管理指南修订联合专家委员会在《中国血脂管理指南(2023年)》基础上,制定了《中国血脂管理指南(基层版2024年)》,重点更新内容如下。
1.血脂管理原则
1.1 动脉粥样硬化性心血管疾病(ASCVD)总体风险评估
依据ASCVD危险分层进行不同强度干预是血脂管理的核心策略,ASCVD总体风险评估是血脂管理决策的基础(图1)。
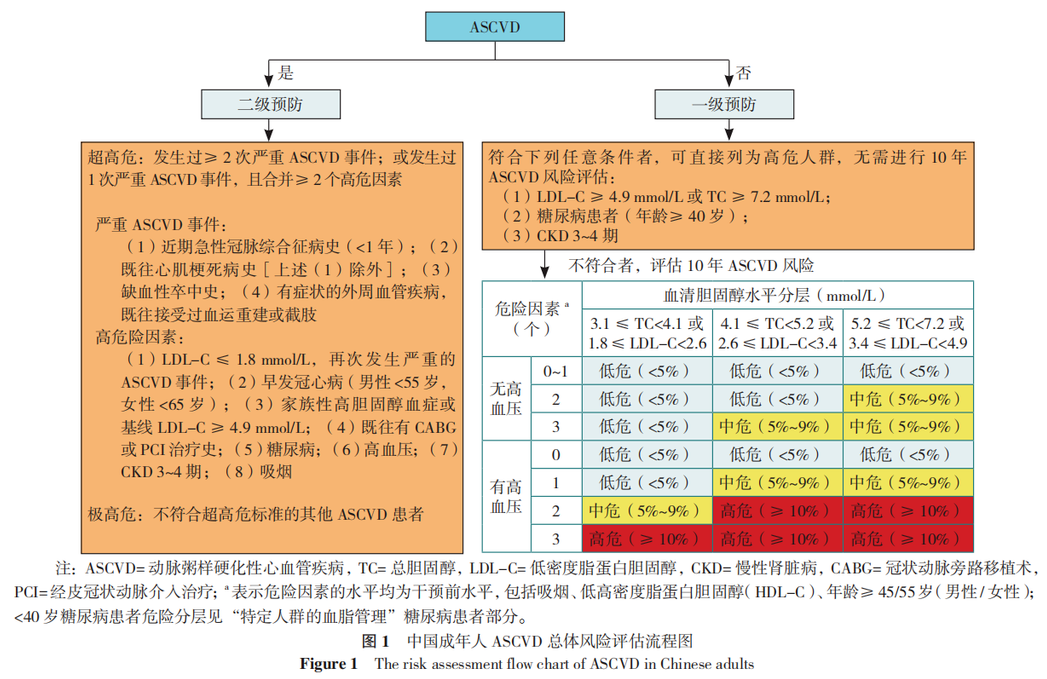
1.2 血脂合适水平的参考标准
ASCVD一级预防低危人群(非糖尿病患者)的主要血脂指标参考标准见表1。血脂异常的临床分类依照表1可分为高胆固醇血症、高甘油三酯血症、混合型高脂血症和低高密度脂蛋白胆固醇血症,而血脂水平是否达标要依据ASCVD风险的不同来判断。
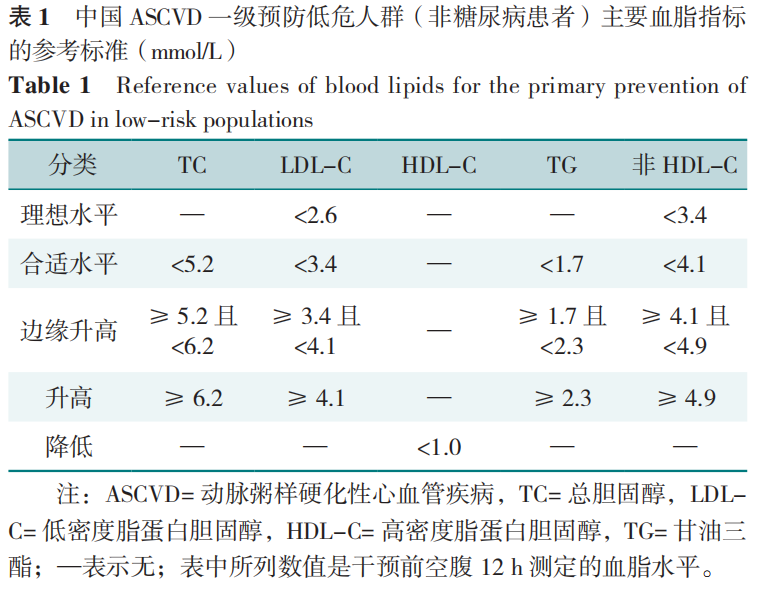
1.3 降脂目标
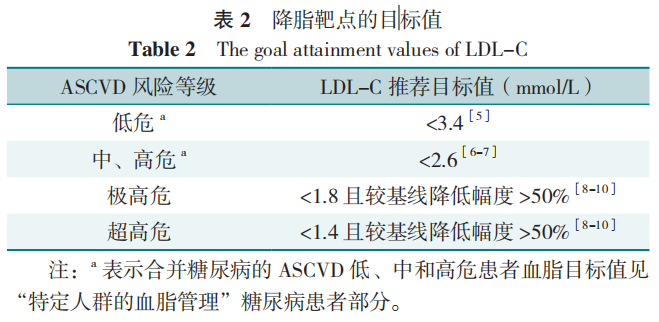
LDL-C是降脂治疗的首要靶点。LDL-C达标后,非HDL-C为次要干预靶点。LDL-C和非HDL-C达标后TG仍高(≥2.3mmol/L)的ASCVD高危及以上患者,可同时采用二十碳五烯酸(EPA)治疗以进一步降低ASCVD风险。LDL-C控制水平应参照ASCVD总体风险。LDL-C的目标值见表2。LDL-C降幅越大,持续时间越长,ASCVD风险下降越多。非HDL-C目标值=LDL-C目标值+0.8mmol/L。
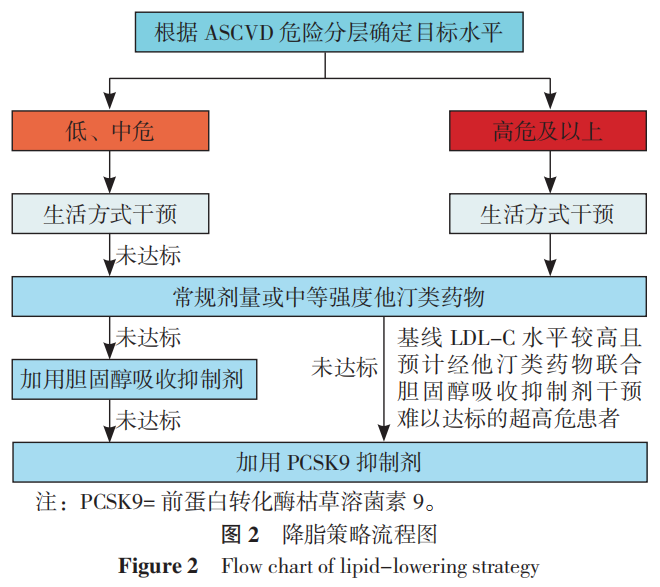
1.4 降脂治疗的策略
降脂治疗包括生活方式干预和药物治疗。首先推荐健康生活方式,包括合理膳食、适度增加身体活动、控制体质量、戒烟和限制饮酒等。其中合理膳食对血脂影响较大,主要是限制饱和脂肪酸及反式脂肪酸的摄入,增加蔬菜和水果、全谷物、膳食纤维及鱼类的摄入。对ASCVD中危以上人群或合并高胆固醇血症患者,应特别强调减少膳食胆固醇的摄入,每天膳食胆固醇摄入量应在300mg以下。血脂管理膳食治疗建议如下。
血脂管理膳食治疗建议
1. 限制油脂摄入总量,20~25g/d。采用不饱和脂肪酸(植物油)替代饱和脂肪酸(动物油、棕榈油等)。
2. 避免摄入反式脂肪酸(氢化植物油等)。
3. 增加蔬菜和水果、全谷物、膳食纤维及鱼类的摄入。
4. ASCVD中危以上人群或合并高胆固醇血症患者应控制膳食胆固醇摄入,每日少于300mg。
在无ASCVD的人群中,当生活方式干预3个月后不能达到降脂目标时,应考虑加用降脂药物。他汀类药物是降胆固醇治疗的基础,推荐起始使用常规剂量或中等强度他汀类药物。当LDL-C不能达标时,可联合使用非他汀类降脂药物,如胆固醇吸收抑制剂或/和前蛋白转化酶枯草溶菌素9(PCSK9)抑制剂。对于ASCVD超高危患者,当基线LDL-C较高(未使用他汀类药物患者LDL-C≥4.9mmol/L,或服用他汀类药物患者LDL-C≥2.6mmol/L),预计他汀类药物联合胆固醇吸收抑制剂不能使LDL-C达标时,可考虑直接联用他汀类药物和PCSK9抑制剂,以保证患者LDL-C早期达标。降脂策略流程见图2。
TG升高与不健康生活方式及饮食密切相关,运动和控制饮食可有效降低TG。饮酒是TG升高的非常重要的因素,TG升高的个体更需要严格限制酒精摄入。饮食成分中除限制饱和脂肪酸的摄入外,要特别注意减少精制碳水化合物摄入,增加膳食纤维含量丰富的低糖饮食如全谷类的粗粮摄入。降低TG的药物主要包括贝特类、ω-3多不饱和脂肪酸(ω-3脂肪酸,指高纯度医用处方级)及烟酸类药物,具体用法如下。
降TG的药物治疗建议
1. TG≥5.6mmol/L时,可采用贝特类、ω-3脂肪酸或烟酸类药物治疗,减少胰腺炎风险。
2. ASCVD患者及高危人群接受中等剂量他汀类药物治疗后如TG≥2.3mmol/L,应优先考虑给予大剂量二十碳五烯酸乙酯(IPE)(2g,2次/d)、其次可考虑给予其他ω-3脂肪酸,或非诺贝特、苯扎贝特进一步降低ASCVD风险。
1.5 降脂治疗过程的监测与随访
降脂治疗中监测的目的:
(1)观察是否达到降脂目标值;(2)了解药物的潜在不良反应。根据评估结果,优化药物治疗方案,不建议轻易停药。
降脂治疗随访时间:开始药物治疗后4~6周随访1次,安全达标后3~6个月随访1次(图3)。
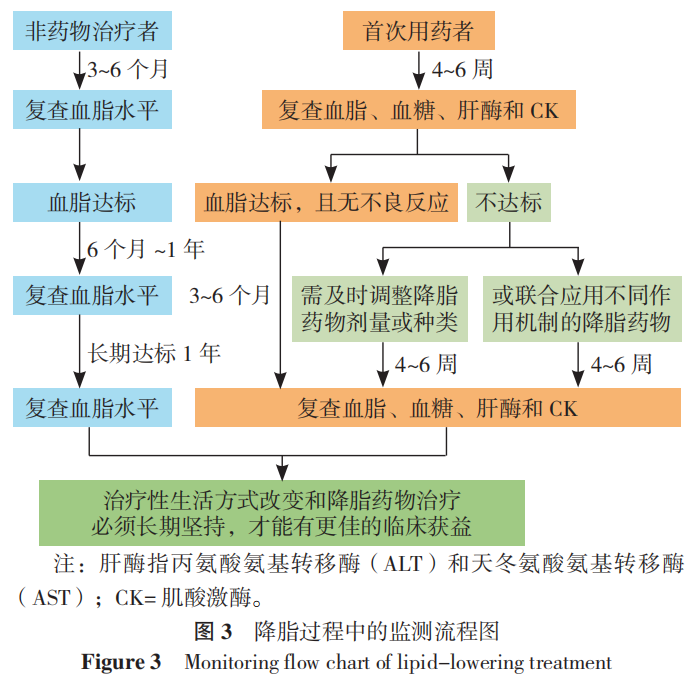
1.6 转诊指征
基层血脂管理建议转诊指征:
(1)严重高胆固醇血症(LDL-C≥4.9mmol/L)或严重高甘油三酯血症(TG≥5.6mmol/L),且合并2项及以上高危因素者;
(2)合并严重肝、肾疾病者,妊娠女性、儿童青少年及高龄老年人初始治疗,有原发性高胆固醇血症家族史者;
(3)降脂治疗后血脂不能达标,或有严重药物不良反应者。
2.降脂药物治疗
根据降脂药物主要作用可分为主要降低胆固醇的药物和主要降低TG的药物。在临床实践中通常根据血脂异常类型、基线血脂水平以及需要达到的血脂目标值,决定是否启用降脂药物或是否联合应用。
2.1 主要降胆固醇药物
主要降胆固醇药物包括他汀类药物、胆固醇吸收抑制剂、PCSK9抑制剂、普罗布考及其他降脂药。
2.1.1 他汀类药物适用于高胆固醇血症、混合型高脂血症和ASCVD的防治。他汀类药物还可使TG水平降低7%~30%,HDL-C水平升高5%~15%。不同种类与剂量的他汀类药物降胆固醇幅度有一定差别,但任何一种他汀类药物剂量增倍时,LDL-C水平进一步降低幅度仅约为6%。他汀类药物可在任何时间段每天服用1次,但晚上服用时LDL-C降幅会稍增加。
中等强度他汀类药物指LDL-C降幅25%~50%时所采用的他汀类药物日剂量。不同种类与剂量的他汀类药物降低LDL-C的幅度见表3。
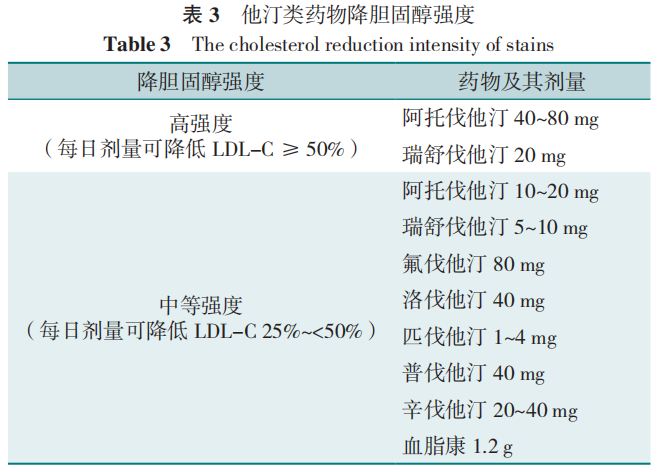
如应用中等强度他汀类药物(避免使用大剂量他汀类药物)后LDL-C仍不达标,则考虑联合治疗(联合胆固醇吸收抑制剂或/和PCSK9抑制剂或其他药物)。在应用他汀类药物期间,需关注与其他药物间的相互作用。通过CYP3A4途径代谢的他汀类药物与免疫抑制剂(如环孢菌素A等)、抗真菌药物、大环内酯类药物、胺碘酮、吉非罗齐以及西柚汁等联用时,可能增加肌病或肌溶解的风险,故使用上述药(食)物的患者应避免使用大剂量他汀类药物并监测不良反应。
应用他汀类药物使LDL-C达标后应继续长期应用,如能耐受应避免停用。
目前报道的他汀类药物不良反应主要包括肝功能异常、他汀类药物相关肌痛、肌酶升高、肌炎、横纹肌溶解症(图4),多呈剂量依赖性。长期、大剂量服用他汀类药物有增加新发糖尿病的风险,但其对ASCVD的总体益处远大于新发糖尿病的风险。
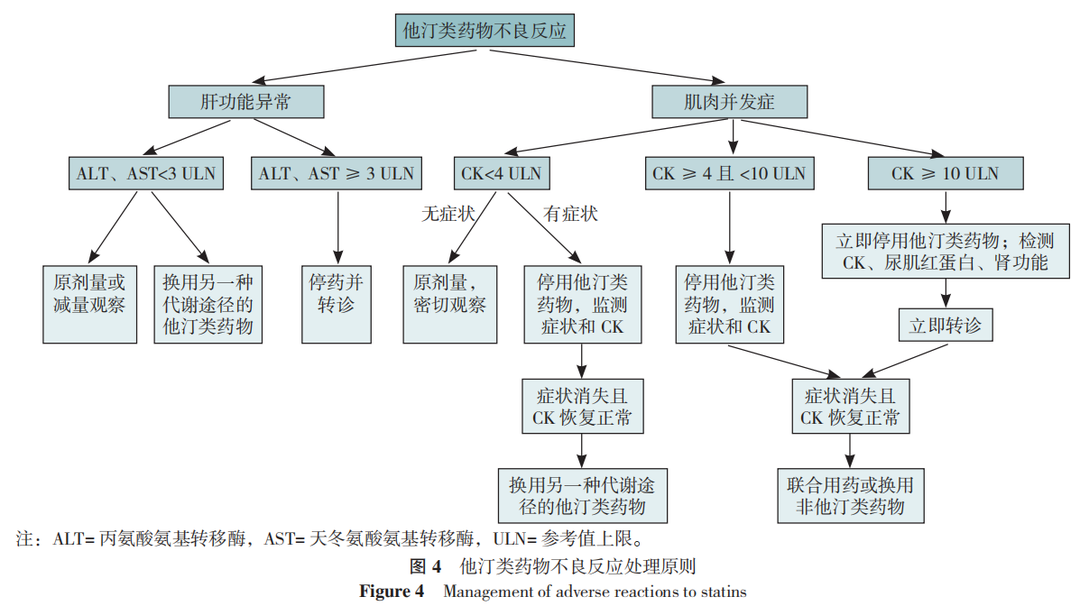
2.1.2 胆固醇吸收抑制剂包括依折麦布和海博麦布。二者均为口服用药,常规用法均为10mg,1次/d。与他汀类药物联用时,依折麦布可使LDL-C水平进一步降低18%~20%,海博麦布进一步降低16%左右。胆固醇吸收抑制剂不良反应轻微,且多为一过性,主要表现为头痛和消化道症状。也应关注其与他汀类药物联用时,可发生肝酶增高和肌痛等不良反应,禁用于妊娠期和哺乳期。
2.1.3 PCSK9抑制剂,目前获批上市的有依洛尤单抗、阿利西尤单抗、托莱西单抗及小干扰RNA英克司兰。依洛尤单抗140mg或阿利西尤单抗75mg,每2周1次皮下注射,安全性和耐受性好,可使LDL-C水平明显降低达50%~70%,其严重不良事件、肌肉相关事件、新发糖尿病、出血性卒中和神经认知事件等不良反应发生率与安慰剂相似。托莱西单抗150mg,每2周1次皮下注射,LDL-C降幅类似。英克司兰降LDL-C的幅度与PCSK9单抗近似,但作用更持久,注射1剂疗效可维持半年。常见不良反应包括注射部位疼痛或肿块、疲劳感、恶心以及肌肉疼痛等。
2.1.4 普罗布考有抗氧化和延缓动脉粥样硬化作用。目前主要联合其他降脂药物用于治疗家族性高胆固醇血症患者,以减轻皮肤黄色瘤的发生及严重程度。成年人常用剂量为0.5g,2次/d。
2.1.5 其他降脂药脂必泰是一种红曲与中药(山楂、泽泻、白术)的复合制剂,具有降低胆固醇的作用。
2.2 主要降TG药物
主要降TG的药物包括贝特类药物、ω-3脂肪酸、烟酸及其同类物(表4)。
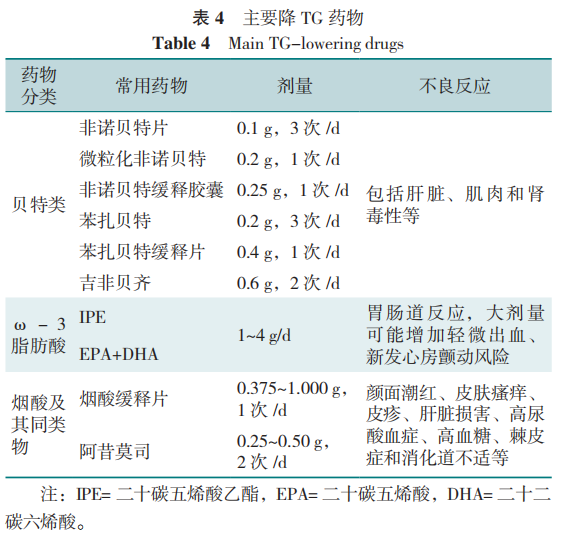
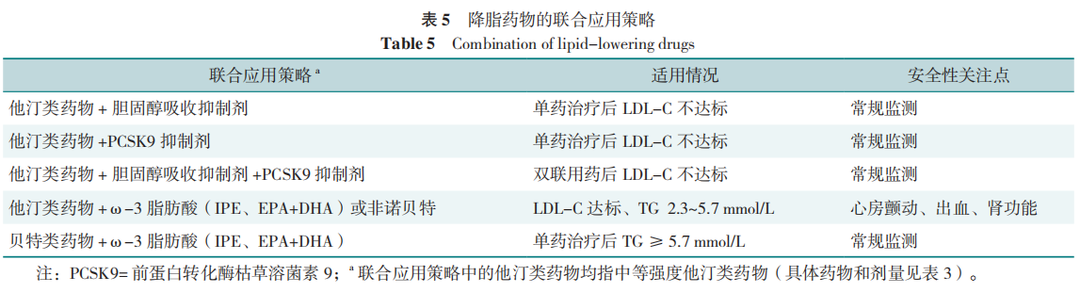
2.3 降脂药物的联合应用
降脂药物联合应用是当前血脂异常干预策略的趋势,主要目的是提高血脂达标率,进一步降低ASCVD风险,减少药物不良反应。目前可选择的降脂药物主要联合应用方案见表5。也可使用他汀类药物或/和胆固醇吸收抑制剂固定复方制剂进一步提高依从性。
中国血脂管理指南(基层版2024年)
修订联合专家委员会
指南修订组织机构:国家心血管病专家委员会,中华医学会心血管病学分会,中华医学会内分泌学分会,中华医学会糖尿病学分会,中华医学会检验医学分会,中国卒中学会
指南修订指导委员会(按姓氏笔画排序):王成彬(解放军总医院全军医学检验质量控制中心,中华医学会检验医学分会主任委员),王拥军(首都医科大学附属北京天坛医院,中国卒中学会会长),宁光(上海交通大学医学院附属瑞金医院),朱大龙(南京大学医学院附属鼓楼医院,中华医学会糖尿病学分会主任委员),张运(山东大学齐鲁医院),赵家军(山东省立医院,中华医学会内分泌学分会主任委员),胡大一(北京大学人民医院),贾伟平(上海市第六人民医院),顾东风(中国医学科学院阜外医院),葛均波(复旦大学附属中山医院),韩雅玲(北部战区总医院,中华医学会心血管病学分会主任委员)
指南修订专家组组长
协调人:高润霖(中国医学科学院阜外医院)
成员(按姓氏笔画排序):李建军(中国医学科学院阜外医院),陆国平(上海交通大学医学院附属瑞金医院),赵冬(首都医科大学附属北京安贞医院),赵水平(中南大学湘雅二医院)
指南修订专家组(按姓氏笔画排序):于波(哈尔滨医科大学附属第二医院),马长生(首都医科大学附属北京安贞医院),马依彤(新疆医科大学第一附属医院),王敏(绵阳市中心医院),王文志(首都医科大学附属北京天坛医院),王俊玲(北京市朝阳区劲松社区卫生服务中心),王胜煌(宁波大学附属第一医院),王莉珉(石家庄市桥西区裕西社区卫生服务中心),王增武(中国医学科学院阜外医院),叶平(解放军总医院),史旭波(首都医科大学附属北京同仁医院),刘星(马鞍山十七冶医院合肥红光社区中心),刘静(首都医科大学附属北京安贞医院),刘梅林(北京大学第一医院),安美美(北京市海淀区甘家口社区卫生服务中心),孙艺红(中日友好医院),纪立农(北京大学人民医院),严晓伟(北京协和医院),杜雪平(首都医科大学附属复兴医院月坛社区卫生服务中心),李勇(复旦大学附属华山医院),李静(中国医学科学院阜外医院),李小鹰(解放军总医院),李永锦(北京市朝阳区劲松社区卫生服务中心),李光伟(中国医学科学院阜外医院),吴浩(首都医科大学全科医学与继续教育学院),吴娜琼(中国医学科学院阜外医院),邹大进(上海长海医院),陈红(北京大学人民医院),陈桢玥(上海交通大学医学院附属瑞金医院),陈韵岱(解放军总医院),武阳丰(北京大学医学部公共卫生学院),罗彩东(绵阳市中心医院),周洲(中国医学科学院阜外医院),赵文华(中国疾病预防控制中心营养与健康所),俞蔚(浙江大学医学院附属浙江医院),祝烨(四川大学华西医院),祝之明(陆军军医大学大坪医院),袁祖贻(西安交通大学第一附属医院),高炜(北京大学第三医院),高传玉(阜外华中心血管病医院),郭艺芳(河北省人民医院),郭远林(中国医学科学院阜外医院),唐熠达(北京大学第三医院),梁春(上海长征医院),彭道泉(中南大学湘雅二医院),董吁钢(中山大学附属第一医院),程翔(华中科技大学同济医学院附属协和医院),曾正陪(北京协和医院),鄢盛恺(遵义医科大学附属医院),詹思延(北京大学医学部公共卫生学院),窦克非(中国医学科学院阜外医院),廖玉华(华中科技大学同济医学院附属协和医院),霍勇(北京大学第一医院)
指南修订执笔专家:王增武(中国医学科学院阜外医院),郭远林(中国医学科学院阜外医院)
指南修订秘书组
组长:王增武(中国医学科学院阜外医院)
成员:马丽媛(中国医学科学院阜外医院),高莹(中国医学科学院阜外医院)
本文来源:
中国血脂管理指南修订联合专家委员会 . 中国血脂管理指南(基层版2024年)[J]. 中国全科医学,2024,27(20):2429-2436.