全球终末期肝病的负担加重,导致肝移植(LT)的需求增加。虽然LT的数量稳步增长,但由于可用器官短缺,LT等待名单上的死亡率仍然居高不下。为了扩大供体库,"边缘或扩展标准肝脏"(供体年龄较大、肝脏轻度脂肪变性、死于中风等)正被越来越多地使用;然而,人们担心移植功能障碍的相关风险会增加,结果会更糟。
一直以来,肝脏同种异体移植物的保存依赖于静态冷藏,这使其面临缺血性损伤和器官逐渐退化的风险。在使用冷藏保存时,肝脏同种异体移植物状况的不确定性导致在接受边缘肝脏时采取保守的方法,最终导致可用供体肝脏的移植利用率不足。肝脏同种异体移植的机器灌注(MP)就是为了克服这些局限性并改善低温保存的结果而开发的。
在英国进行的首次随机试验比较了常温机器灌注和静态冷藏的结果,结果显示两者在移植物或患者存活率方面没有任何差异,但使用机器灌注与减少同种异体损伤和早期同种异体功能障碍有关。最近的一项随机试验(OCS 肝脏 PROTECT 随机临床试验)显示,在脑死亡后捐献(DBD)和心死亡后捐献中使用边缘肝脏异体移植时,MP 的使用与改善预后相关。
虽然 MP 在 DCD 中的应用在英国不断扩大18 ,但美国在 DCD 中使用 MP 进行 LT 的经验有限。2022年9月1日被JOURNAL OF THE AMERICAN COLLEGE OF SURGEONS接受的文章,旨在评估在全国范围内队列中使用 MP 进行 LT 的结果,并比较 DCD 和 DBD 之间的差异。

我们分析了2016年至2021年成人肝移植受者器官共享联合网络的数据。采用倾向评分匹配来评估DCD和DBD之间的结果。
研究结果显示,共380例LTs (DBD 295例,DCD 85例)采用MP进行。与DBD相比,DCD组的中位受体年龄更大(61岁vs 58岁,p = 0.03),糖尿病患病率更高(41% vs 28%, p = 0.02),终末期肝病评分模型更低(17 vs 22, p <0.01),更长的等待时间(276对143天,p <0.01)和更年轻的中位供体年龄(40 vs 51岁,p <0.01)。最常见的原发性诊断是酒精相关性肝病,而肝细胞癌在DCD组中更为常见(22%对13%)。
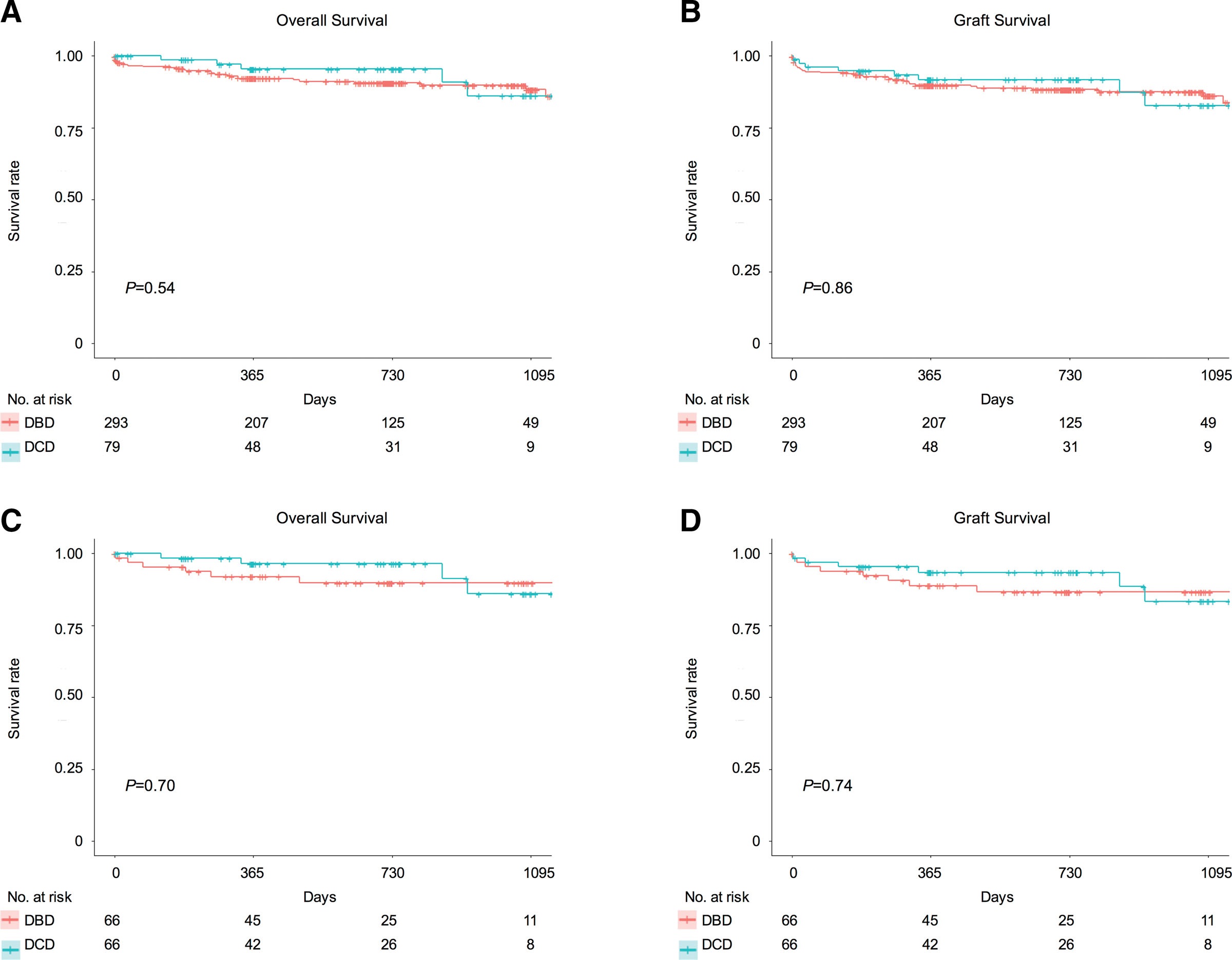
图1:心脏死亡后捐赠(DCD)和脑死亡后捐赠(DBD)的总体存活率和移植物存活率比较
在生存分析中,1年总生存率/移植物生存率(DCD 95.4% vs DBD 92.1%, p = 0.54;DCD为91.7%,DBD为89.8%,p = 0.86)。倾向评分匹配后,总体/移植物存活率相同。在Cox回归分析中,DCD不是死亡的独立危险因素(风险比0.80;95% CI 0.25 ~ 2.52;P = 0.70)和移植物衰竭(风险比0.58;95% CI 0.17 ~ 1.97;P = 0.38)。
综上所述,在美国使用MP进行的LTs中,脑死亡后捐赠器官和心脏死亡后捐赠器官的受者和移植物存活率相当。
原文出处
Okumura, Kenji MD; Dhand, Abhay MD; Misawa, Ryosuke MD, PhD; Sogawa, Hiroshi MD, FACS; Veillette, Gregory MD, FACS; Nishida, Seigo MD, PhD, FACS. Outcomes of Liver Transplantation Using Machine Perfusion in Donation after Cardiac Death vs Brain Death in the US. Journal of the American College of Surgeons 236(1):p 73-80, January 2023. | DOI: 10.1097/XCS.0000000000000425