5) 肺结节有良恶性之分,在恶性SPN中,大多数为原发性肺癌,约占75%,以腺癌最常见,鳞状细胞癌次之。而良性结节80%为肉芽肿性或肺内淋巴结,10%为错构瘤等少见的良性病变。定义 分类 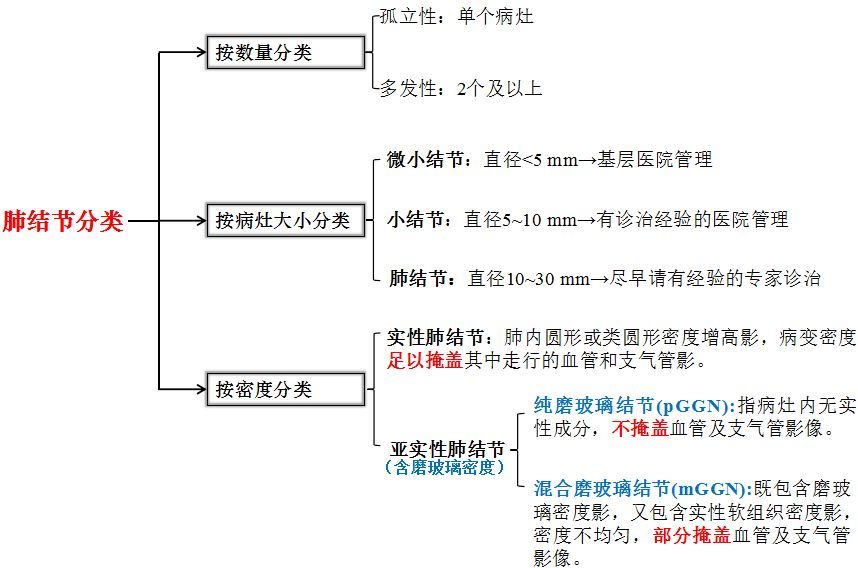 图3:肺结节分类
图3:肺结节分类
采用胸部低剂量CT对高危人群进行筛查可使肺癌的病死率下降20%。 肺癌高危人群定义为年龄≥40岁且具有以下任一危险因素者:
1) 吸烟≥20 包/年(或400 支/年),或曾经吸烟≥20 包/年(或400 支/年),戒烟时间<15 年;
2) 有环境或高危职业暴露史(如石棉、铍、铀、氡等接触者);
3) 合并慢阻肺、弥漫性肺纤维化或既往有肺结核病史者;
4) 既往罹患恶性肿瘤或有肺癌家族史者。
肺结节评估手段 近年来,肺结节诊断评估手段逐渐增加,包括临床信息、影像学、肿瘤标志物、功能显像、非手术和手术活检。每种方法各有优缺点,联合应用有助于提高诊断的准确度并降低风险。18版《共识》充分强调了肺结节的影像学诊断和鉴别诊断。
表1:肺结节的影像学 
肺结节影像学诊断要点和恶性事件概率评估
如何判断肺结节良恶性无疑是我们关注的重中之重,我们可以从外观评估和探查内涵两个角度初步判断肺结节的良恶性,包括结节大小、形态、边缘及瘤-肺界面、内部结构特征及随访的动态变化。功能显像可进一步协助区分肺结节的良、恶性。
表2:肺结节影像学诊断要点 
其中“位于上叶的肺结节肿瘤概率大”并不完全适合我国和大部分亚太地区的国家和地区,因为上叶尖后段也是肺结核的好发部位。
表3:肺结节恶性事件的概率 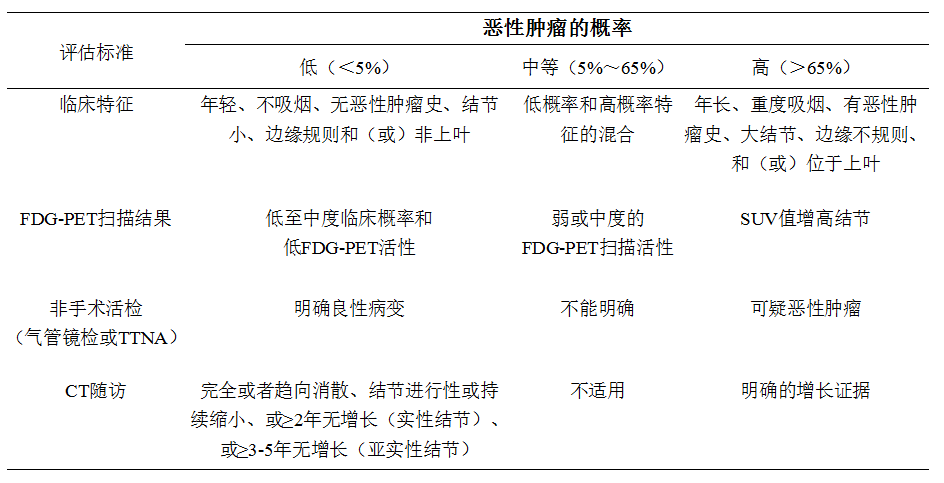 肺结节的临床处理策略
肺结节的临床处理策略
目前,基于危险因素、肺结节类型、恶性概率分级和潜在手术风险(包括术前心血管及肺功能评估、术后并发症等),肺结节患者的基本处理策略包括:连续CT扫描密切随访观察、非手术活检和外科手术。18版《共识》指出应注重准时随访并观察肺结节的外部结构和内部特征等。 孤立性实性肺结节的评估与处理原则 8~30 mm的肺结节 可根据以下流程图同时考虑表2中列出的影响直径8~30 mm实性结节评估和处理的因素制定处理方案。
(1)单个8~30 mm的肺结节,推荐使用验证模型评估恶性肿瘤的预测概率,恶性肿瘤的预测概率为低、中度(5%~65%)者建议行功能成像,有条件者可考虑PET-CT以便更好地描述结节的特征(2C级)。
(2)单个8~30 mm的肺结节,建议在下列情况下采用定期(6个月、9~12个月及18~24个月进行薄层、低剂量)CT扫描随访(2C级): 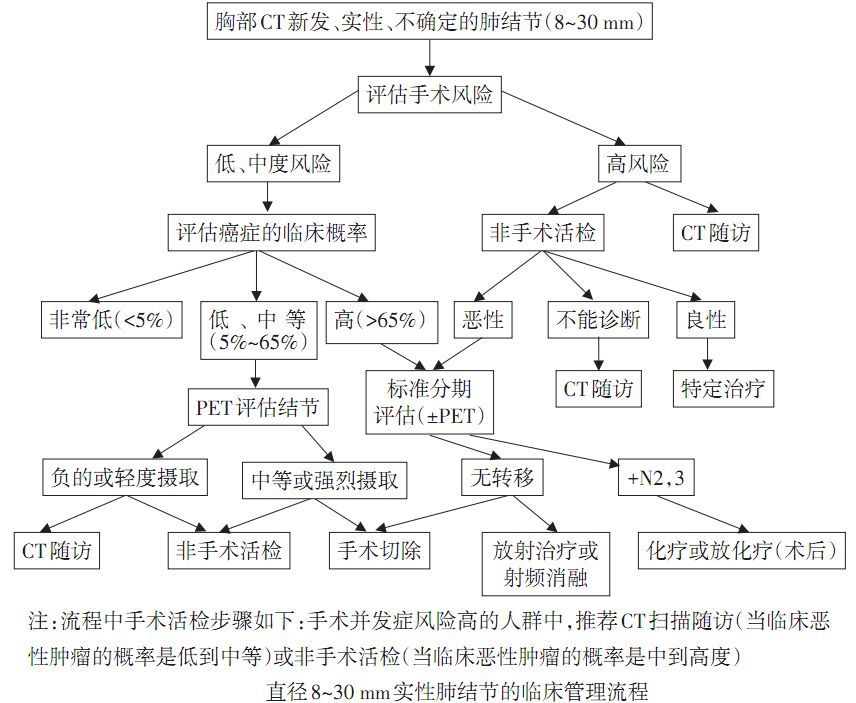 图4:肺结节(8~30 mm)处理原则 表4:肺结节恶性事件的概率
图4:肺结节(8~30 mm)处理原则 表4:肺结节恶性事件的概率 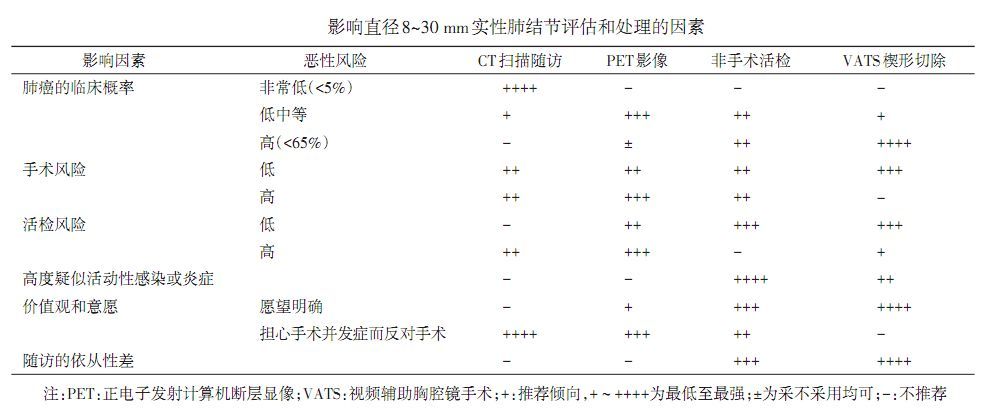 ≤8 mm的肺结节
≤8 mm的肺结节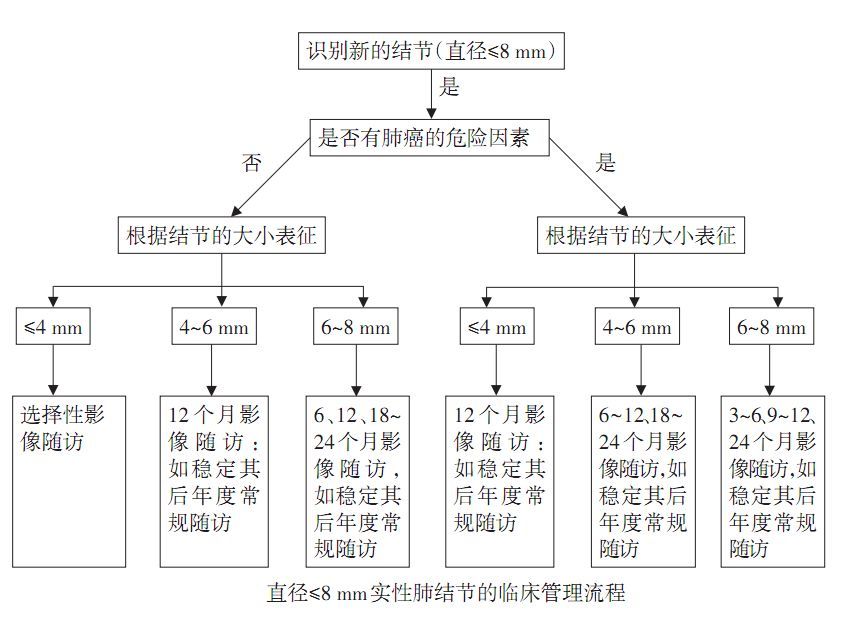 图5:肺结节(≤8 mm)处理原则 孤立性亚实性肺结节评估与处理原则 pGGN 以5 mm大小为界进行分类观察,mGGN以8 mm大小为界进行分类观察。对于mGGN,除评估mGGN病灶大小外,其内部实性成分的比例更加重要,大量的证据提示,mGGN的实性成分越多,发生侵袭和转移的风险越大,实性成分>5 mm与局部侵袭的可能性相关。 表5:亚实性肺结节的临床管理流程
图5:肺结节(≤8 mm)处理原则 孤立性亚实性肺结节评估与处理原则 pGGN 以5 mm大小为界进行分类观察,mGGN以8 mm大小为界进行分类观察。对于mGGN,除评估mGGN病灶大小外,其内部实性成分的比例更加重要,大量的证据提示,mGGN的实性成分越多,发生侵袭和转移的风险越大,实性成分>5 mm与局部侵袭的可能性相关。 表5:亚实性肺结节的临床管理流程 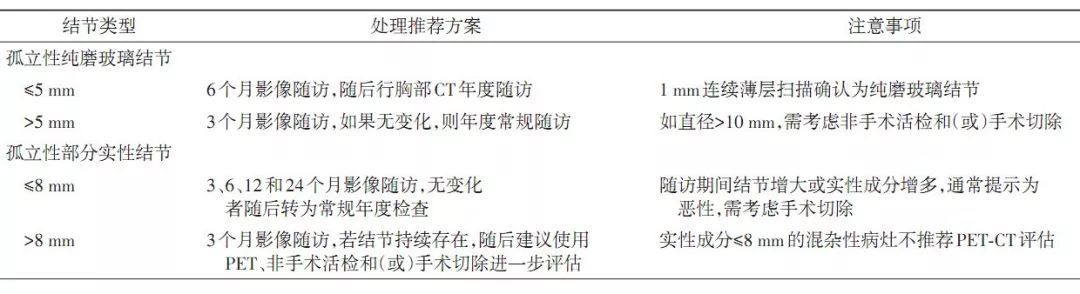 非孤立性多发性肺结节 进行全面科学且综合的评估、密切随访、早期处理有着至关重要的作用。
非孤立性多发性肺结节 进行全面科学且综合的评估、密切随访、早期处理有着至关重要的作用。
小结:
1、肺结节可按数量(孤立性、多发性)、直径(微小结节、小结节、肺结节)、密度(pGGN、mGGN)进行分类; 2、薄层、低剂量CT扫描是检测和诊断肺结节的首选方法,强调关注结节外部结构和内部特征,功能显像为区分良恶性提供更多依据; 3、连续CT扫描密切随访观察、非手术活检和外科手术是肺结节的基本处理策略,直径≤8 mm的肺结节筛查肺癌高危因素,以随访为主;8~30 mm的肺结节评估恶性肿瘤概率,因地制宜; 4、亚实性肺结节(pGGN、mGGN)的恶性概率高,应密切随访,早期处理。
 图3:肺结节分类
图3:肺结节分类

 肺结节的临床处理策略
肺结节的临床处理策略  图4:肺结节(8~30 mm)处理原则 表4:肺结节恶性事件的概率
图4:肺结节(8~30 mm)处理原则 表4:肺结节恶性事件的概率  ≤8 mm的肺结节
≤8 mm的肺结节 图5:肺结节(≤8 mm)处理原则 孤立性亚实性肺结节评估与处理原则 pGGN 以5 mm大小为界进行分类观察,mGGN以8 mm大小为界进行分类观察。对于mGGN,除评估mGGN病灶大小外,其内部实性成分的比例更加重要,大量的证据提示,mGGN的实性成分越多,发生侵袭和转移的风险越大,实性成分>5 mm与局部侵袭的可能性相关。 表5:亚实性肺结节的临床管理流程
图5:肺结节(≤8 mm)处理原则 孤立性亚实性肺结节评估与处理原则 pGGN 以5 mm大小为界进行分类观察,mGGN以8 mm大小为界进行分类观察。对于mGGN,除评估mGGN病灶大小外,其内部实性成分的比例更加重要,大量的证据提示,mGGN的实性成分越多,发生侵袭和转移的风险越大,实性成分>5 mm与局部侵袭的可能性相关。 表5:亚实性肺结节的临床管理流程  非孤立性多发性肺结节 进行全面科学且综合的评估、密切随访、早期处理有着至关重要的作用。
非孤立性多发性肺结节 进行全面科学且综合的评估、密切随访、早期处理有着至关重要的作用。