概 述
甲状腺是人体非常重要的腺体,也是人体内分泌系统中最大的内分泌腺,它是脖子上一个蝴蝶状的腺体,包裹在气管的前面。甲状腺分泌的激素理应在正常范围内,维持着激素水平,保证机体正常运转。
甲状腺解剖结构
1、甲状腺的位置:甲状腺位于甲状软骨下方、气管的两侧,中间由峡部相连。形如“H”,棕红色,分左右两个侧叶。两侧叶贴附在喉下部和气管上部的外侧面,上达甲状软骨中部,下抵第六气管软骨处,峡部多位于第二至第四气管软骨的前方,有的人不发达。有时自峡部向上伸出一个锥状叶,长短不一,长者可达舌骨,为胚胎发育的遗迹,常随年龄而逐渐退化,故儿童较成年人为多。
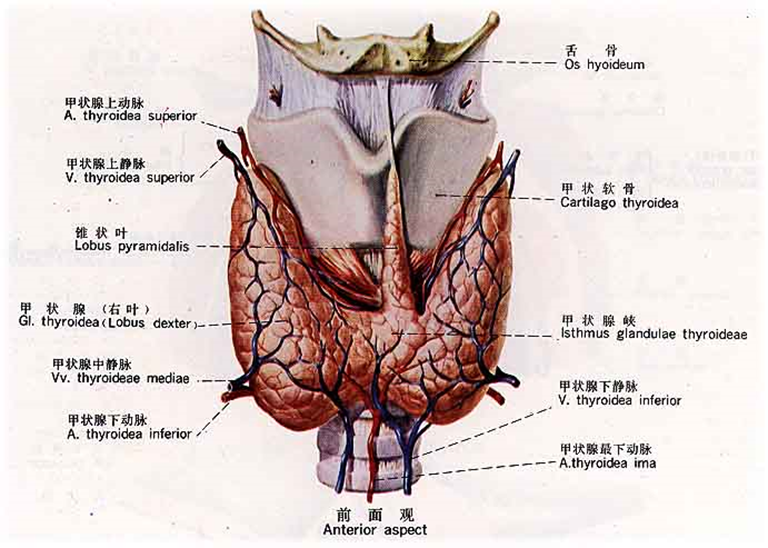
2、甲状腺由内、外两层被膜包裹:即内层的固有被膜和外层的外科被膜。甲状腺靠外科被膜固定在气管和环状软骨上,左右两叶上极内侧有悬韧带将甲状腺悬吊在环状软骨上,因此在吞咽动作时,腺体随之上下移动。
甲状腺的基本构成单位是腺泡,对碘有很强的聚集作用,虽然通常腺体中的碘含量比血液中的含量高25~50倍, 但每日饮食摄入的碘仍有1/3进入甲状腺,全身含碘量的90%都集中在甲状腺。
3、血管和神经
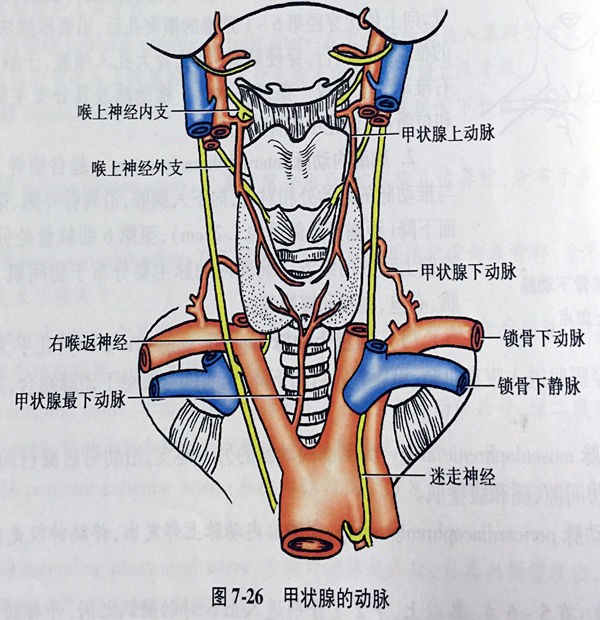
甲状腺由甲状腺上动脉和甲状腺下动脉各一对供给血液。甲状腺上动脉发自颈外动脉或颈总动脉,伴喉上神经外支下行至甲状腺上极以上1~2cm处分为2~3条腺支分布于腺体。甲状腺下动脉发自甲状颈干,经颈总动脉后方至甲状腺左、右两叶的后面,分支进入腺体。甲状腺下动脉与喉返神经关系密切,左侧的动脉多位于左喉返神经的前方,右侧的动脉行经右喉返神经的后方。
注意:喉上神经、喉返神经手术时避免损伤。
甲状腺激素的生成过程
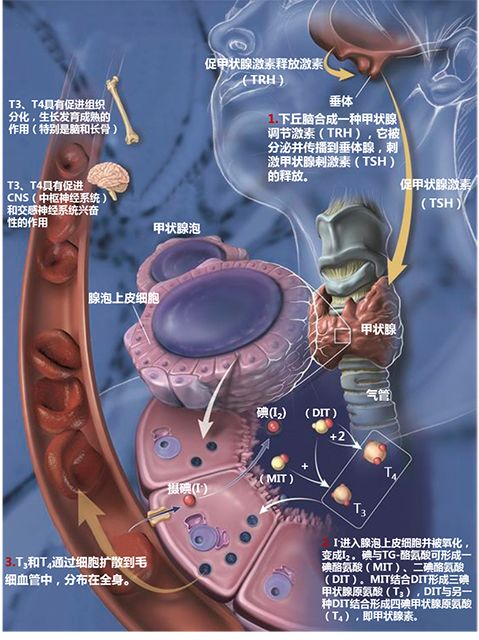
1、下丘脑合成TRH,刺激垂体分泌TSH。
2、TSH与甲状腺泡细胞上的TSH受体结合后,促进T3、T4的合成与释放。
3、T3、T4扩散到毛细血管中,分布到全身。
甲状腺的生理功能
1、维持生长发育,甲状腺激素为人体正常生长发育所必需,婴幼儿甲状腺激素缺乏,将导致身高和智力发育障碍的呆小症。成年人甲状腺激素分泌过量都可引起甲亢。成人甲状腺功能不全时,则可引起粘液性水肿。
2、促进代谢,甲状腺激素能促进物质代谢,提高基础代谢率,使产热增多,甲状腺功能亢进时有怕热、多汗等症状。甲状腺功能低下时,畏寒、怕冷。
3、神经系统及心血管作用,甲状腺功能亢进时出现神经过敏、急躁、震颤、心率加快、心输出量增加等现象。功能低下时出现情感淡漠等表现。
甲亢的概念
1、甲状腺功能亢进症:(简称甲亢)是常见的内分泌疾病之一,指甲状腺分泌过多的甲状腺激素所致疾病,其病因很多。一般说的“甲亢”是指自身免疫异常导致的毒性弥漫性甲状腺肿(Graves 病),该病的发病机制是因为体内产生了刺激性促甲状腺激素受体抗体,后者刺激了甲状腺激素的过度合成和释放。
2、甲状腺危象也称甲亢危象,是甲状腺毒症急性加重的一个综合征,多发生于较重甲亢未予治疗或治疗不充分的患者。常见诱因有感染、手术、创伤、精神刺激等。其临床表现有高热或大汗、心动过速(140次/分以上)、烦躁、焦虑不安、谵妄、恶心、呕吐、腹泻,严重患者可有心衰、休克及昏迷等。甲亢危象的病死率在20%以上,最常见的死因是多脏器功能衰竭、其次是心力衰竭、呼吸衰竭、心律失常、DIC、消化道穿孔、缺氧性脑病、脓毒症。
甲状腺危象的病因及机制
1、血循环中总甲状腺激素或游离田状腺激素的浓度突
然增加手术挤压甲状腺或者各种应激因素,可以刺激诸存的甲状腺激素(TH)突然大量地释放入血。也有部分患者的血清甲状腺激素浓度并无明显增加,机体对甲状腺激素的耐受能力降低,使得原有的甲状腺毒症状,目录时间内急剧加重,从而引起甲亢危象的一系列临床表现。
2、内分泌功能紊乱
(1)甲亢愚者本身已经存在糖皮质激素高代谢,肾上腺上腺皮质始终保持高负荷状态,在还没发生田亢危象前可能已经存在储备不足,一旦出现感染、手术等应激情况时,激发肾上腺皮质代偿性分泌更多肾上腺皮质激素以抵抗其消耗,于是导致肾上腺皮质功能的衰竭。
(2)在血液循环中的甲状腺素与儿茶酚胺协目录儿茶酚胺在应激状态下活性增强,从而使机体代谢率迅速增高,加重田亢病情。
甲状腺危象的诱发因素
1.术前准备不充分,甲状腺功能亢进没有得到有效的、满意的控制即行手术治疗。在术前,手术和麻醉的应激下可导致甲状腺功能亢进症危象发生。
2.感染为甲状腺功能亢进症危象发生的最常见诱因,占全部诱因的40% ~ 80%,其中急性上呼吸道感染最常见,感染越重,越容易诱发甲状腺功能亢进症危象。
3.创伤、过度劳累、极度精神刺激、高温、饥饿。
4.不适当停用抗甲状腺药物。
5.同位素碘131治疗后出现感冒、腹泻、劳累。
6.妊娠期甲状腺功能亢进症未控制好,又处于中止妊娠、分娩或产科意外期间。
7.严重的应激时,如糖尿病失去控制、创伤、急性感染、严重药物反应、心肌梗死或肺梗死、碘油造影检查或粗暴的甲状腺检查操作等。
临床表现
甲亢危象的临床表现是在原有的甲亢症状上突然加重,其特征性表现是代谢率高度增高及过度肾上腺素能反应症状,即高热伴大汗。此特征有别于感染性疾病患者的退热时出汗。此外还有甲状腺毒症的表现,具体临床表现如下。
1 高代谢率及高肾上腺素能反应症状
(1) 高热, 体温升高一般都在40℃左右, 常规退热措施难以收效。
(2) 心悸, 气短, 心率显著加快, 一般在160次/min以上, 脉压差显著增宽, 常有心律紊乱(房颤、心动过速)发生, 抗心律失常的药物往往不奏效。有时可出现心力衰竭。
(3) 全身多汗、面色潮红、皮肤潮热。
2 消化系统症状
食欲减退, 恶心, 呕吐, 腹泻, 严重时可出现黄疸, 多以直接胆红素增高为主。
3 神经系统症状
极度乏力, 烦躁不安, 最后可因脑细胞代谢障碍而谵妄,甚至昏迷。
4 不典型表现
不典型的甲亢患者发生甲亢危象时, 以某一系统症状加重为突出表现。漠型甲亢发生甲亢危象的表现如为表情
甲状腺危象的分期
1、危象前期
危象前期患者多见原有的甲亢症状加剧,伴有中等发热,体温一般在38~39℃之间,可有体重锐减、恶心、呕吐等症状。
2、危象期
(1)高热大汗:高热大汗是甲亢危象的特征表现,患者体温高达40℃或以上。
(2)上吐下泻:患者出现严重纳差,频繁呕吐,腹痛腹泻明显。有部分老年甲亢危象患者以消化道症状为突出表现。
(3)谵妄昏迷:早期可出现精神神经障碍、焦虑躁动等,随着病情加重出现嗜睡,最后陷 昏 迷,严重威胁生命。
(4)其他:脉压差明显增大,窦性心动,心率可超过140次/分。患者易出现各种快速心律失常,以心房颤动最为多见。
3、不典型甲亢危象
部分特殊类型甲亢或原有多器官功能障碍、恶病质的甲亢。危象发生时症状可不典型,可只有上述某一系统表现,甚至出现体温过低,皮肤干燥无汗等。
辅助检查
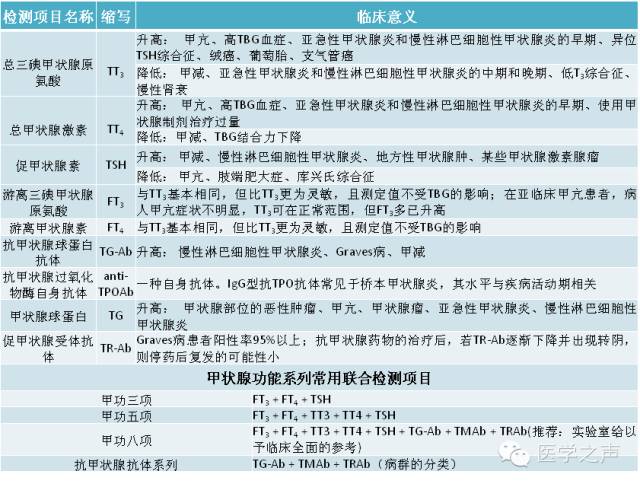
1、甲状腺功能检查
通常甲亢危象患者的实验室检查与一般甲亢无明显差异。其中血清游离甲状腺素(FT4)、游离三碘甲腺原氨酸(FT3)的升高速度,对于甲亢危象的发生有重要提示作用。
2、血常规
血常规一般无特异改变,在合并感染时可以出现血白细胞总数及中性粒细胞升高。
3、电解质
及时检查电解质对于甲亢危象的治疗具 要意 义,由于患者长期处于高热、腹泻、呕吐等高代谢状态中,非常容易出现脱水及电解质家 严 重时可危及生命。其中低钠血症最常见,也可合并有代谢性酸中毒及低血等。
4、生化检查
多数患者会出现显著肝功能损害,表现目录谷丙转氨酶(ALT)、谷草转氨酶(AST)及乳酸脱氢酶(LDH)水平急剧升高。
5、影像学检查
田状腺B超检查可了解基础病因是Graves病(毒性弥漫性甲状腺肿)还是结节性甲田状腺结节鉴别。
6、心电图检查
心电图可表现为窦性心动过速,各种心律失常,如房颤、房扑、期前收缩等,对甲的辅助作用。
治疗措施
1、治疗原则
甲亢危象一旦确诊,需要及时祛除诱发病因素,纠正严重的甲状腺毒症。保护重要能衰竭。医生可能使用多种药物,以减少甲状腺激素释放和合成,并减轻机体对甲时可行血浆置换、血液透析及腹膜透析等去除血液内的甲状腺激素。
2、对因治疗
2.1 危象患者合并感染时,医生会使用足量、有效的抗生素,对抗患者感染。
2.2 有外伤者积极治疗外伤,纠正基础病变。
3、对症支持治疗
3.1 降温
高热患者积极物理降温或使用对乙酰氨基酚退热剂,不使用水杨酸类药物,也可采取冰毯或冰袋等体表降温措施,若无效,可采取血管内导管降温措施。以免加重危象症状。甲状腺危象患者若出现高热,同时还应该需警惕感染,并及时抗感染治疗。
3.2 镇静
对于烦躁不安患者,医生会给与地西泮、巴比妥及异丙嗪等镇静治疗。
3.3其他
给氧、补充能量及大量维生素尤其是B族、纠正水和电解质的紊乱及心力衰竭等;血糖低的患者给予50%葡糖糖静推,胃肠功能紊乱患者为避免应激性溃疡,医生会预防性的使用胃粘膜保护剂抗酸药。
4、甲状腺危象药物治疗-降低血中甲状腺激素浓度:
甲状腺危象患者首选丙硫氧嘧啶(PTU)治疗,PTU的推荐剂量为600 mg/d。
4.1抑制甲状腺激素合成,首选丙硫氧嘧啶(PTU)600mg口服或经胃管注入,以后给予250mg、每6小时一次口服,待症状缓解后减至一般治疗剂量。
4.2抑制甲状腺激素释放,服 PTU 1小时后再加用复方碘口服溶液5滴,每8小时一次,或碘化钠1.0g加入10%葡萄糖盐水溶液中静滴24小时,以后视病情逐渐减量,一般使用3-7天。如果对碘剂过敏,可改用碳酸锂0.5-1.5g/d,分3次口服,连服数日。
4.3碘制剂
常用复方碘溶液(SSPI)、碘化钾饱和溶液、碘泊酸盐和碘番酸,作用机制是抑制甲状腺激素释放。一般在PTU服用后一小时后开始口服,或可在24小时内以碘化钠溶液静脉滴注。碘过敏者,可口服碳酸锂。
4.4清除血浆内激素
用腹膜透析、血液透析或血浆置换等措施迅速降低血浆甲状腺激素浓度,用于上述治疗无效
4.4.1甲状腺危象患者若出现多器官功能衰竭,建议联合使用血浆置换治疗(TPE)和连续性血液透析滤过(CHDF)治疗。
4.4.2甲状腺危象急性心力衰竭的治疗,包括药物治疗、呼吸支持和使用体外膜肺氧合装置(ECMO)等。
5.降低周围组织对甲状腺激素-儿茶酚胺的反应
5.1β肾上腺素能受体阻滞剂
甲状腺危象患者出现心动过速时,建议应用β受体阻滞剂控制心室率。常用普萘洛尔,其作用机制是阻断甲状腺激素对心脏的刺激作用和抑制外周组织T4向T3转换,对老年人合并心脏病特别是心功能不全或心脏传导阻滞者慎用,支气管哮喘禁用。
5.2儿茶酚胺耗竭剂,利舍平每次肌肉注射1-2mg,4-6h一次,但由于利舍平易透过血脑屏障而引起意识改变,对病情观察不利。
5.3去甲肾上腺素释放阻滞剂:胍乙啶1mg/kg,用药12h后心率减慢,震颤减轻,体温下降,应用3-6d后可获全部药理作用。副作用有直立性低血压及腹泻但不影响患者意识。
6、糖皮质激素的应用
糖皮质激素能够抑制周围组织对甲状腺激素的反应,从而抑制周围组织将T4转化为T3,对于甲状腺危象患者,尤其在高热或休克时,宜加用皮质激素并具有非特异性退热、抗毒、抗休克作用,剂量为氢化可的松300 mg/d或地塞米松8 mg/d,在甲状腺危象缓解后,应逐渐减少并停止使用糖皮质激素。在应用糖皮质激素期间,应密切监测和预防潜在的不良反应,如高血糖、消化性溃疡和感染等。
7.积极控制诱因
有感染者应采用有效抗生素控制感染,伴有其他疾病者应同时治疗。
8、去除诱因
迅速寻找和去除诱因,特别是感染,应及时进行血培养,如考虑感染存在,可根据经验给予抗生素治疗,以后再根据细菌培养及药物敏感报告选用抗生素。伴有其他疾病人应同时积极处理。
护理措施
1、绝对卧床休息,保持环境安静,减少环境中的不良刺激,如声音和光的刺激,限制访视者,减少交谈,向病人解释病情时语调轻柔。对烦躁病人,可予镇静剂。
2、高热者予物理降温,避免用乙酰水杨酸类药物,因其能与甲状腺结合球蛋白(TBG)结合,置换出T4和T3,使血中游离甲状腺激素增多。
3、纠正脱水和电解质紊乱,及时补充水分,每日饮水量不少于2000ml.补充葡萄糖、钾、钠和维生素等。给予高热量、高蛋白、高纤维素饮食。
4、做好各种抢救准备,预防吸入性肺炎等并发症。
5、以高度同情心,关怀安慰病人,消除恐惧心理,树立战胜疾病的信心。