前 言
血清肿瘤标志物是肿瘤细胞产生或其诱导产生并可分泌入血的一种特殊物质,正常人血清中也可检测到少量肿瘤标志物,而在肿瘤患者血清中其含量常常异常增高,通过检测血清肿瘤标志物含量可以用来监测肿瘤的发生、发展,同时为疗效评估、预后判断提供重要的临床依据。
肿瘤标志物的持续升高,往往比影像学更早地提示疾病的发生或进展。在观察到这种趋势后,应及时进一步检查并结合其他线索,从而达到早诊早治的目的。目前临床上,甲胎蛋白(AFP)主要作为原发性肝癌的血清标志物,但同时也与多种肿瘤的发生发展密切相关。
肝血管瘤是肝脏最常见的良性肿瘤,通常不会发生癌变,罕见癌变者称为肝脏恶性血管瘤,又称肝血管肉瘤。
案例经过
患者,男,70岁;
既往病史:1.高血压2.糖尿病3.房颤术后4.胆囊术后5.阑尾术后6.肝血管瘤术后。患者于就诊前14个月(2019.05)体检发现AFP轻度升高(10.15ng/mL,参考区间0-7ng/mL),同时检查腹部超声(胆囊结石,肝血管瘤)、多种血清肿瘤标志物、肝肾功能、凝血功能、肝炎系列检测等均未见明显异常。同年8月患者行PET-CT检查,未见明显肿瘤性改变。患者多次采用同一检测方法检测血清AFP发现呈连续上升趋势:2019.05:10.15ng/mL;2019.07:20ng/mL;2020.01:60ng/mL。
2020年1月患者行腹腔镜胆囊切除术切除“胆囊结石”,同时行射频治疗“肝左叶血管瘤”,以期AFP恢复正常水平。术后半年(2020-07-20),复查AFP——不降反升,检测值为:256ng/mL是血管瘤术前检测值的4倍。2020-08-03即两周后患者再次复查,此时检测值为:341ng/mL,增涨为两周前的1.5倍,患者予以重视。
于是2020-08-10入我院进一步检查。查体:上腹见瘢痕,腹平坦,无压痛、无反跳痛、无紧张,肝脾肋下未及,移动性浊音阴性,肠鸣音4次/分。头颈、胸部、脊柱、四肢、神经系统等检查均未见异常。
思考1:患者基础疾病较多,日常用药复杂。是否因多种药物的使用导致药物性肝损伤?实验室检查,肿瘤标志物联合检测,其中CA19-9、CA242轻度升高;肝肾功能、凝血功能、血尿常规、肝炎系列检测等均未见明显异常,基本可以排除严重的肝脏损伤,同时肝炎系列检测正常也排除了由于病毒性肝炎引起的AFP升高的可能。
思考2:患者AFP连续升高14月,胆囊切除及肝血管瘤射频治疗后又进一步飙升,是否与手术或术后预后相关?复查腹部超声,腹部超声灌注提示肝左外叶中强回声区,符合肿物治疗后复发声像图表现;AFP进一步升高是否为血管瘤复发或者恶化引起?由于恶性肝血管瘤临床上罕见,未有足够相关经验,未知其是否可引起AFP的升高?
突破口:由于未找到足够的病情线索,临床医生进行患者病情的回顾性分析,发现2019-08-07患者曾于我院行PET-CT检查,结果示:胃窦壁增厚,粘膜增粗,PET显像可见放射性浓聚,考虑为炎性可能性大。针对此情况2020-08-04复查PET-CT,结果示:胃窦壁较前明显增厚,呈结节样突向胃腔,显示较高放射性浓聚,高度可疑恶性;同时,肝左外叶未见异常放射性浓聚,为治疗后改变。至此,事实真相,逐步浮出水面!
下图为2019-08-07与2020-08-04PET-CT 检查结果胃窦病灶对比:
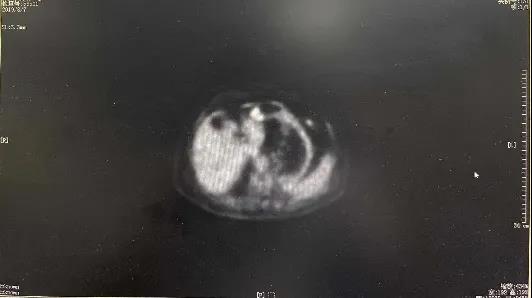
2019-08-07

2020-08-04
2020-08-18全院MDT会诊,符合胃腺癌特殊分型,建议镜检,择期手术。胃镜下取病理,回报结果为胃腺癌。
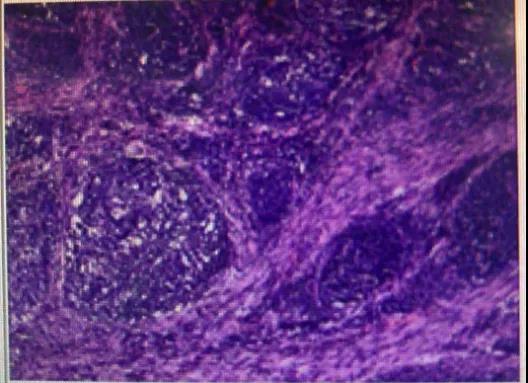
2020-08-24行胃癌根治+腹腔淋巴结清扫+肠粘连松解术+肝叶切除术+肝囊肿开窗术。术后病理提示:
1.肝外叶符合血管瘤特征2.(远端胃)中低分化腺癌,呈实性及腺管状多种形态,结合IHC为产生AFP的腺癌伴中分化管状腺癌,其中产生AFP的腺癌包括肝样腺癌、伴肠母细胞分化的腺癌两种成分。术后病理回报图如下:
术后进行血清AFP监测,术后两周AFP降至20ng/mL,术后2月降至4.06ng/mL(参考区间:0-7ng/mL),其后每隔3-5周检测一次,结果均在3-4ng/mL之间,即胃癌根治术后,AFP成功降至正常水平。术前最后一次检测肿瘤标志物时CA19-9、CA242轻度升高,术后检测发现均降至正常。
下图为患者14月间连续升高的AFP,并于术后成功降至正常水平:

检验案例分析
本实验室采用罗氏 Cobas 8000检测系统,核查室内质控及室间质评。室内质控结果在靶值上下波动,无趋势性变化,无偏于靶值一侧现象发生;至本案例发生时,2020年参加一次卫生部室间质评,5个浓度质评结果均在靶值附近,实验室间比对结果满意。
AFP 适应证为肝细胞癌、生殖系胚胎源性肿瘤(睾丸非精原细胞瘤、卵黄囊瘤、恶性畸胎瘤等)、是原发性肝癌及相关生殖系统肿瘤筛查、辅助诊断、疗效监测及预后判断最重要的肿瘤标志物。转移性肝癌及其他恶性肿瘤的某些病理类型也会引起血清AFP升高。此外,肝炎、肝硬化等肝脏良性疾病血清AFP水平可升高;妊娠、新生儿也可出现血清AFP升高,此时大部分是间歇性升高。
本案例男性,70岁,14月以来患者血清AFP呈连续上升趋势,由于患者患有多种基础疾病,日常服用多种药物及部分营养品,经生化常规检测、凝血功能检测排除药物性肝损伤;同时经肝炎系列检测排除患者病毒性肝炎可能;此外,患者患有肝胆良性疾病,曾进行胆囊切除术及肝血管瘤射频治疗,期待术后AFP降至正常水平。肝血管瘤术后半年血清AFP已经跃升至 256ng/mmL且在连续监测中继续升高,每次升高幅度都超过 50%,但PET-CT结果提示肝部术后未发生进展。
结合经验显示,胃癌患者中,AFP 升高往往伴 CEA、CA19-9 升高,本患者在术前出现了CA19-9、CA242轻度升高,符合肿瘤标志物联合检测的升高特点。此外,PET-CT两次差异提示胃部可能存在病情进展,院内会诊提示关注胃部病变。
获得病理结果后证实前面推论,后续跟进术后 AFP 及其他肿瘤标志物变化,佐证临床治疗准确、有效。
此案例很好地诠释了肿瘤标志物检测的几个要点:个体自身对照,关注变化趋势尤为重要;联合检测对早期诊断的重要性;肿瘤标志物的升高常早于影像学方法。
临床案例分析
出现AFP持续升高14个月且B超提示可能存在肝部术后复发的现象,然而PET-CT提示肝部仍为术后治疗痕迹,又同时较前次提示胃部出现新发病变。面临这种较罕见现象,临床改变治疗方向也需要更多的证据,提出需要进行全院MDT会诊。
会诊中,检验科提示其最近一次消化道肿瘤标志物也有增高,部分胃癌患者存在AFP伴CEA和(或)CA199升高,虽然没有AFP动态增高幅度明显,但对临床具有重要提示意义。同时肝功、凝血功能、肝炎抗体检测都为正常,可以推测患者不存在严重的肝功能异常或病毒性肝炎,更支持了关注胃部病变的假设。
AFP升高的胃癌特别少见,但作为一种临床可能,结合影像学,不能排除这种疾病。可以看到除了肿瘤标志物的重要临床价值外,生化、凝血、流病检测和心脏标志物等检验结果也在本案例中为临床方案的制订提供助力;同时如果没有MDT合作思维,对于该患者的确诊会有一定延迟,不仅对患者造成了一定的经济损失,更可能会延误患者的病情。
本案例患者既往病史复杂,病理提示肿瘤亚型恶性程度较高,结合多种诊断手段及早干预,对患者提高生存期和改善预后十分必要。
知识拓展
肝样腺癌是同时具有腺癌和肝细胞癌样分化特点的一种胃癌,半数以上患者在血清和肿瘤组织中可检测出AFP增高。鉴于较高的肝转移率和较低的生存率,在临床诊疗过程中,有必要将胃肝样腺癌和产AFP胃癌与普通胃癌区别开来,血清学AFP的检测和免疫组化加甲胎蛋白染色有助于提高二者的检出率。
2019 年版消化系统肿瘤 WHO 分类显示,伴肠母细胞分化的腺癌,是胃腺癌的特殊亚型,与肝样腺癌同属产生 AFP 的腺癌,其侵袭转移能力强,生物学行为较差。
文献显示,以胃切除术前 AFP 1000ng/mmL为节点,AFP 高者术后预后较差。
专家点评
任丽 主任技师、博士、博士生导师 天津市肿瘤医院检验科
说到甲胎蛋白人们一定想到的是原发性肝癌?转移性肝癌?亦或是生殖系胚胎源性肿瘤?其实,不止您想的这些,肿瘤标志物的最大魅力是可通过联合检测,更早地发现看似不相干部位肿瘤的存在。AFP不但可用于上述肿瘤的诊断及预后监测,同时在其他恶性肿瘤如胃癌、结直肠癌的某些病理类型的诊断及治疗中也可发挥重要作用。
本案例中,患者体检中发现AFP轻度升高,后多次复查呈连续上升趋势,患者积极治疗肝胆良性疾病,AFP不降反升,且多次影像学检查未提示恶性病变,此种情况临床上实属少见。经过临床与实验室专家的抽丝剥茧,真相终于浮出水面,最终发现胃部肿瘤的存在。
在临床上我们建议高危人群要重视肿瘤标志物的检测,为自己保留好健康档案(基础值),定期体检关注其变化趋势,一旦有上升趋势可早期干预并找到升高原因;肿瘤标志物的升高往往比影像学方法更早的提示疾病的发生,所以建议升高者,遵照医嘱定期复查;从本案例可见,肿瘤标志物的联合检测尤为重要。