海马的解剖
一、正常海马解剖结构
海马体是位于颞叶内侧的双层灰质结构,突出于侧脑室颞角并占据其底部的内侧区域。海马结构属于边缘叶,位于半球的内侧面,海马结构包括海马、齿状回和海马残体三部分,因海马残体是不明显的痕迹,一般认为海马结构仅指海马和齿状回。
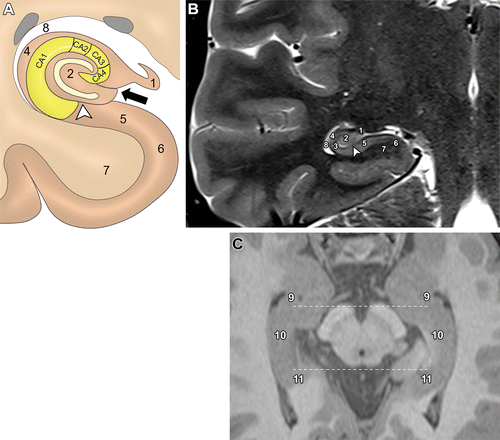
在轴向和矢状面上可分为头、体、尾部三个部分,而随着组织学的研究,海马的横断面(人脑的冠状切面)被人为地分成了CA1-CA4四段,“cornu Ammonis”(Ammon's horn,CA的缩写,Ammon's 角)主要用于对这一组织学切面进行描述。
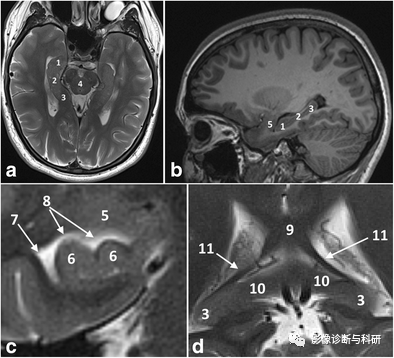
1.海马头 2.海马体 3.海马尾 4.中脑 5.杏仁核 6.海马趾 7.侧脑室颞角 8.钩回隐窝 9.胼胝体压部10.压下回11.穹窿脚
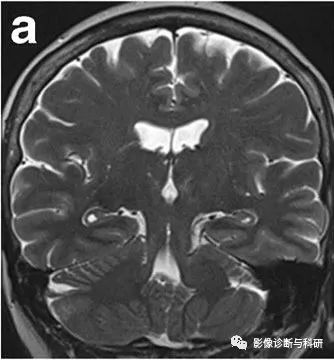
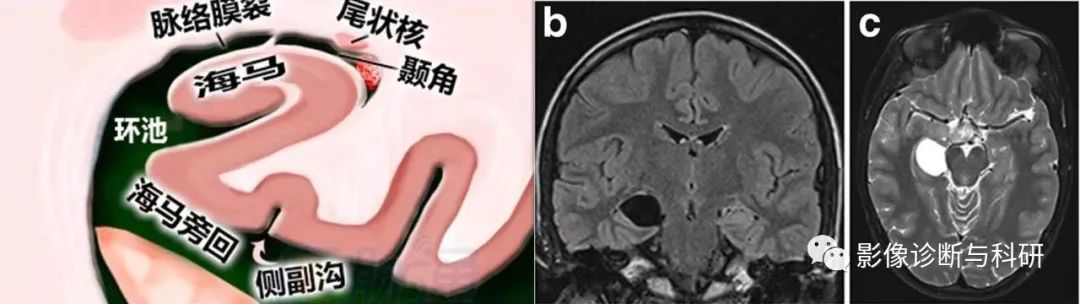
海马体解剖。冠状图(A)、冠状T2加权图像(B)和轴向T1加权图像(C)。1=伞,2=齿状回,5=下托,6=内嗅皮层,7=海马旁回,8=侧脑室颞角,9=海马头,10=海马体,11=海马尾部。
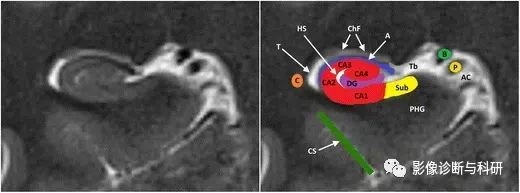
冠状 T2 上海马体水平的海马结构解剖,在组织学上可分为四个 区CA1-CA4。A:海马槽,Ac:环池,B:基底静脉,C:尾状核尾部,ChF:脉络膜裂,CS:侧副沟, DG:齿状回,P:大脑后动脉,PHG:海马旁回,Sub:下托,T:侧脑室颞角,Tb:大脑横裂 Tb分隔:上:丘脑,下:海马旁回
二、海马的动脉供应
海马供血来自于大脑后动脉主干及分支(海马前、中、后动脉),海马前动脉供应海马头部,而海马中、后动脉则是海马体和尾部。
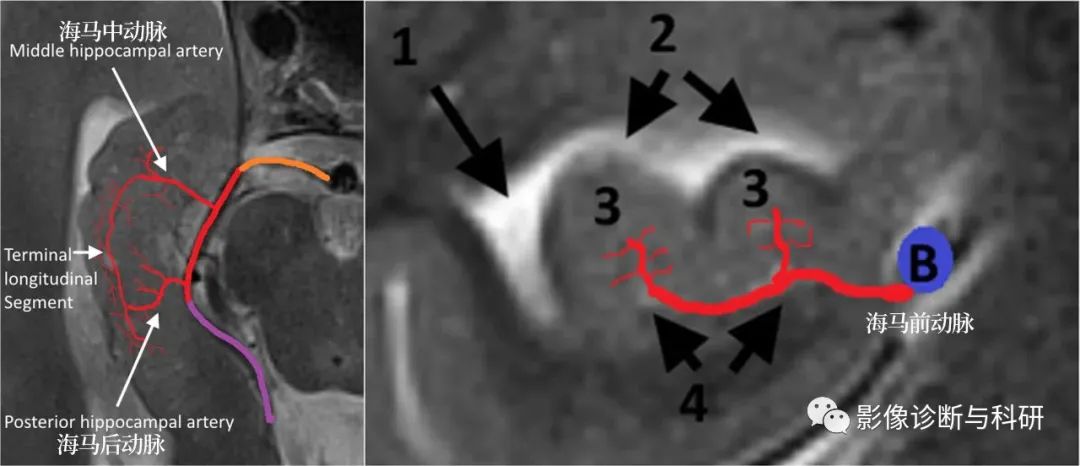
橙色 = P1,红色 = P2,紫色 = 大脑后动脉的 P3 段。

海马的轴向7-T MR图像,叠加图显示其血管形成。1=颈内动脉,2=大脑中动脉,3=脉络膜前动脉,4=海马前动脉,5=海马中动脉,6=脉络膜后外侧动脉,7=海马后动脉,8=大脑后动脉,9=后交通动脉。
三、解剖变异和病理实体的影像学特征
1.先天性异常
脑沟残余囊肿和脉络膜裂囊肿
脑沟残余囊肿和脉络膜裂囊肿是良性脑囊肿,偶尔可以分别发现于退化海马沟和脉络膜裂水平。
海马沟残余囊肿
脉络膜裂残余囊肿,是位于海马体部与间脑之间,形成囊肿,一般无症状
海马旋转不良
不完全海马倒转(IHI)
是正常胎儿发育过程中海马倒转失败的结果。成像时,海马具有正常的信号强度和体积,但呈异常的球状或锥体形状。大多数情况下 IHI 是单侧且左侧的。与癫痫的关系尚不清楚。
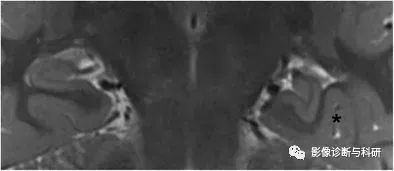
孤立的 IHI。一名 23 岁癫痫患者的冠状 3-T T2 加权图像显示,右侧海马体正常,而左侧海马体不完全倒置,呈异常的圆形或锥体形状。左侧副沟(星号)具有更垂直的方向,位于海马体的侧面
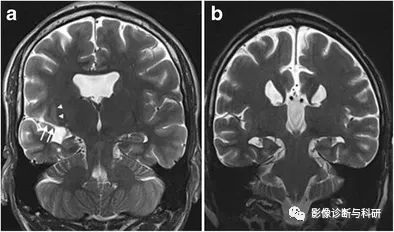
IHI 与其他发育异常相关。一名患有精神发育迟滞和癫痫的 22 岁男性患者的冠状 T2 加权图像(a)显示右侧海马体不完全倒置(侧副沟处的白色星号)以及右侧侧裂开唇脑裂畸形(白色箭头),右侧侧裂周围室管膜下异位(白色箭头)和透明隔发育不全。一名 25 岁精神发育迟滞和癫痫患者的冠状 T2 加权图像(b)显示胼胝体发育不全,双侧海马呈异常球状,相当于双侧不完全海马倒转
2.退行性疾病
海马钙化
海马钙化是 CT 上常见的偶然发现。它们的患病率随着年龄的增长而增加,在 50 岁以上的人口中,患病率高达 21.7%。海马钙化与神经退行性疾病无关。它们的病理意义尚不清楚,但它们很可能反映了血管纤维化的后期。
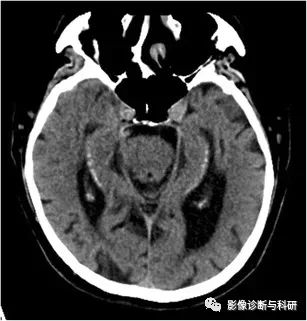
海马钙化。平行于海马体成角的非增强轴向 CT 图像显示海马体两侧对称钙化,这是一位 69 岁女性构音障碍患者偶然发现
内侧颞叶硬化
成人难治性部分复杂性癫痫的最常见原因是颞叶内侧硬化症 (MTS)。MTS 的病理特征是海马神经胶质增生和神经元丢失。神经元细胞损失和神经胶质增生导致海马萎缩的MRI结果。
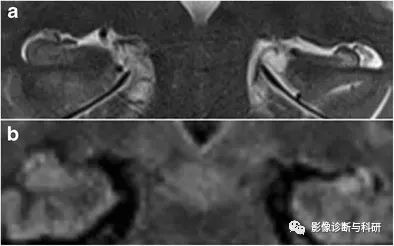
左侧颞叶内侧硬化。一名 43 岁难治性癫痫患者的 3 T 冠状 T2 加权 (a) 和 FLAIR 图像 (b) 显示左侧海马体积减少、信号强度增加和内部结构模糊,与内侧颞叶硬化相一致
阿尔茨海默病和其他痴呆症
阿尔茨海默病
阿尔茨海默病(AD)是一种进行性神经退行性疾病,内侧颞叶萎缩 (MTA) 评分(海马萎缩程度的放射学测量)已被证明可以预测从轻度认知障碍进展为 AD ,并且可以准确和灵敏地识别AD患者与健康对照相比,降低约 85% ,MTA评分基于四分,并考虑侧脑室颞角宽度、脉络裂宽度和海马体积。对于75岁以下的受试者,MTA评分为2或以上被认为是异常的,而对于75岁以上的受试者,MTA评分为3或以上被认为是异常的。
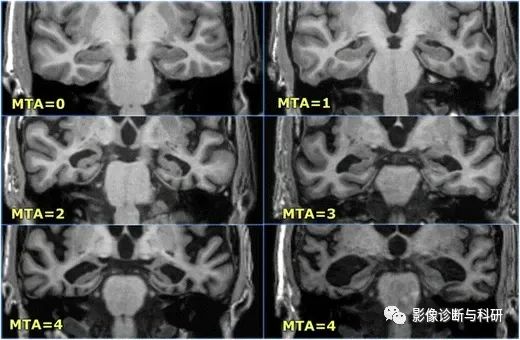
冠状 3D-MPRAGE 图像中的 Scheltens 颞叶萎缩量表
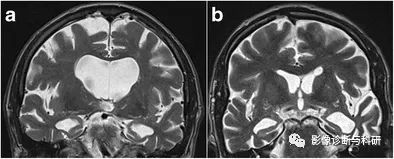
阿尔茨海默病 ( a ) 和额颞叶痴呆 ( b )。一位患有临床晚期散发性阿尔茨海默痴呆症的 84 岁患者的 3-T 冠状 T2 加权图像显示明显的内侧颞叶萎缩,对应的 MTA 评分为 4 (a )。相比之下,一名患有语义变异额颞叶痴呆的 58 岁患者的冠状 T2 加权图像也显示出明显的双侧颞叶内侧萎缩(MTA 评分 4),以及左颞新皮质的不对称明显皮质萎缩(b)
感染和炎症
单纯疱疹脑炎
海马体也会受到感染和炎症的影响,其中最著名的是单纯疱疹脑炎(HSE)。HSE 几乎总是由 1 型 HSV 病毒引起。通常认为 HSE 是由三叉神经节中 HSV 重新激活引起的。症状反映了累及额叶和颞叶内侧下的倾向,并伴有幻觉、癫痫发作、性格改变和失语的急性发作。HSE 主要影响神经元,这通过 MRI 上优先皮层受累反映出来。
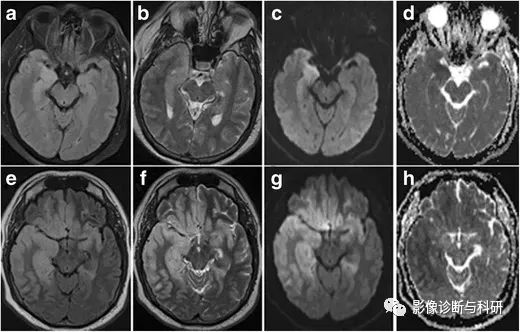
早期 ( a–d ) 与晚期 ( e–h ) 疱疹脑炎。44岁男性患者,发烧、头痛、急性癫痫发作。1.5-T 轴向 T2W ( a )、FLAIR ( b ) 和扩散加权 ( c ) 图像以及 ADC 图 ( d ) 显示右侧杏仁核和海马体中存在细微的 T2-FLAIR 高信号,且扩散受限。一周后进行的随访 MRI(e-h)显示更明显的 T2 高信号双侧额颞叶皮质水肿和弥散受限,在右半球更明显。PCR 检测 HSV 呈阳性
边缘脑炎(LE)
是一种自身免疫介导的副肿瘤或非副肿瘤综合征,其特征是亚急性发作的意识模糊、顺行性遗忘、颞叶癫痫发作和行为改变。在 MRI 上,LE 表现为单侧或双侧肿胀以及内侧颞叶不同程度的高 T2/FLAIR 信号强度。可见斑片状强化和弥散受限。
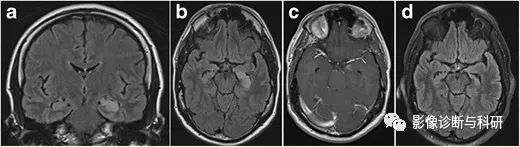
边缘脑炎。1.5-T 冠状 FLAIR ( a )、轴向 FLAIR ( b ) 和对比增强 T1W 图像 ( c ) 显示左侧海马 T2-FLAIR 高信号肿胀和左侧杏仁核离散斑片状增强。6 个月后 ( d )进行的随访 MRI 中的轴向 FLAIR信号异常已消失,左侧海马体积减少,海马头部正常海马指状结构丧失
肿瘤
理论上,任何原发性或继发性脑肿瘤都可以影响海马,但在颞叶内侧更常见的特定亚组肿瘤是所谓的长期癫痫相关肿瘤,例如神经节胶质瘤和胚胎发育不良神经上皮肿瘤(DNET)。然而,即使这些肿瘤也很少主要发生在海马体中,最常见于海马旁回和枕颞回外侧,即从别皮质到新皮质的过渡区域。神经节胶质瘤和 DNET 主要见于儿童和年轻人。
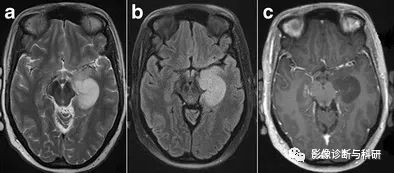
低度恶性胶质瘤。1.5-T 轴向 FLAIR ( a )、T2W ( b ) 和对比增强 T1W 图像 ( c ) 显示左侧海马 T2 高信号、T1 低信号、非对比增强浸润性肿块,对应于病理证实的神经胶质瘤
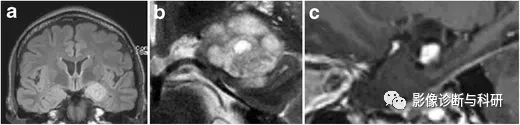
神经节神经胶质瘤。冠状 FLAIR ( a )、放大冠状 T2 ( b ) 和放大矢状对比增强 3D-MPRAGE ( c ) 显示左侧杏仁核存在分叶状 T2-FLAIR 高信号占位性病变,伴有左侧海马局灶性浸润头。病变包含一个小的中央囊性 ( b ) 以及一个结节状对比增强成分 ( c )
毒性代谢疾病
由于海马体容易受到兴奋性中毒性脑损伤,并且其原发性或继发性参与多种类型的癫痫发作,因此海马体是急性癫痫发作引起的脑部异常最常见的部位,在 MRI 上表现为皮质信号强度增加在有或没有扩散限制的 T2W 和 FLAIR 图像上。当存在扩散限制时,它并不自动意味着神经元细胞死亡,因为癫痫引起的扩散限制性病变通常表现出可逆性,因此,其持续情况与缺血性细胞毒性水肿不同。海马对兴奋性毒性或缺氧性脑损伤的敏感性也解释了它参与多种毒性代谢紊乱。
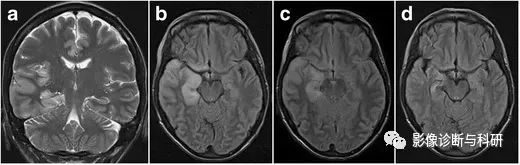
癫痫持续状态。一名30岁的癫痫女性在怀孕期间放弃了抗癫痫治疗,并因癫痫持续状态被送往医院。急性期的冠状 T2W ( a ) 和轴向 FLAIR 图像 ( b ) 显示右颞叶广泛的皮质水肿,累及右侧海马和右侧岛叶。没有扩散限制或对比度增强(图像未显示)。开始抗癫痫治疗 4 天后进行的对照 MRI 显示轴向 FLAIR 水肿消退(c)。一个月后进行的随访 MRI 中,轴向 FLAIR 显示右侧海马体积减少以及信号强度增加,反映了继发性胶质细胞变化(d)。或者,这也可能是先前存在的内侧颞叶硬化。由于广泛的临床检查显示没有其他可能的原因导致观察到的皮质水肿,最终诊断为癫痫引起的皮质水肿。
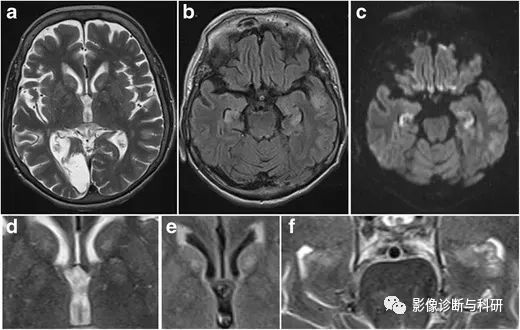
低血糖脑病。一名 60 岁的女性糖尿病患者患有陈旧性右枕部梗塞,她试图通过服用过量胰岛素来自杀。入住重症监护室 7 天后进行的 MRI 显示双侧尾状核和豆状核中 T2 信号有细微的斑片状增加 ( a ),这在放大的轴向 T2 和 FLAIR 图像上可以更好地理解 ( d, e )。在两个海马中也观察到 T2-FLAIR 信号强度增加和扩散受限 ( b, c )。海马头的放大轴向 T2 图像很好地说明了 T2 信号的增加 ( f )