关于少见的神经内分泌瘤
内分泌肿瘤
神经内分泌肿瘤可发生于全身许多器官和组织,根据原发肿瘤部位的不同,神经内分泌肿瘤可分为前肠(胸腺、食道、肺、胃、胰腺、十二指肠)、中肠(回肠、阑尾、盲肠、升结肠)和后肠(远端大肠和直肠),其中胃肠胰神经内分泌肿瘤最常见。
根据肿瘤分泌的物质是否引起典型的
临床症状可以将神经内分泌肿瘤分为两大类——有功能性和无功能性。
无功能性的神经内分泌肿瘤常缺乏典型的
临床表现,就诊时往往已经出现肝转移。
有功能性的神经内分泌肿瘤常表现为过量分泌肿瘤相关物质引起的相应症状。由于肿瘤分泌物质不定,因此这类肿瘤性格多变,临床表现多样,给临床诊治带来了困难。
以“腹泻”为主要症状前来就诊,最后竟然确诊为少见的神经内分泌瘤。
病例分析
38岁的女性患者因“间断腹泻、腹痛10余年,发现直肠粘膜隆起6个月”前来就诊,既往“20余年前因车祸致肋骨多发骨折、双侧锁骨骨折,保守治疗,自诉愈后可”体格检查未见异常。
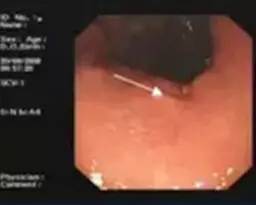
患者于当地医院行内镜检查提示直肠粘膜肌层占位,不除外类癌(当地病理科未能确诊)
入我院后,在内镜下直肠粘膜下肿物剥离术,术中取病理。
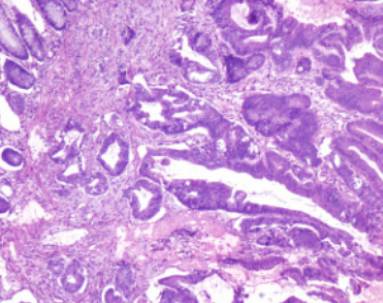
术后病理结果回报提示:符合神经内分泌肿瘤,G1 类癌,
早期肿瘤手术治疗还是这类疾病的首选,我们决定在TEM下切除病灶!
综合病人病史体征及各相关辅助检查,尤其是病理已经明确回报神经内分泌肿瘤,为考虑患者
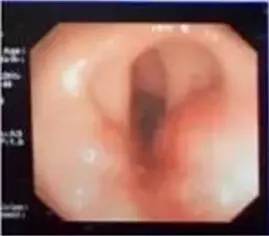
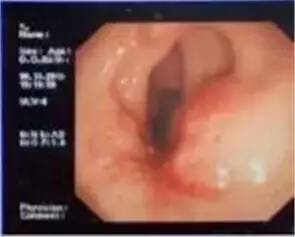
诊断明确,同时患者之前行内镜下直肠肿物剥离术,内镜下发现肿物难以完全剥离,不除外肿物残留,因此决定行直肠镜下直肠肿物切除术。
术中后取截石位,准备TEM器械,常规消毒铺单,扩肛后撑起肛管经肛镜下见距肛缘6cm直肠见术后瘢痕,分别予以镜下切除,基底部缝合。基底部电刀予以挫灭、碳化。留置肛管。手术过程顺利,术中出血不多,安全返回病房。
有功能性神经内分泌瘤早期尚有迹可循,无功能性发现时多已转移
根据分泌物质的不同,有功能性神经内分泌瘤早期可有以下症状:
①类癌综合征(carcinoid syndrome) 主要来自肠道的类癌发生肝转移时,偶尔发生于胰岛细胞癌和
胃癌;分泌过多以5-羟色胺(5-HT)为主的生物活性物质,引起皮肤潮红、腹泻、哮喘和心瓣膜病变等表现。其中危险的并发症便是类癌危象,这类患者可因手术刺激而发生类癌危象,严重者可危及生命。
类癌危象是类癌综合征的严重合并症,一般发生于前肠类癌,尿5-HIAA可骤然增高。
临床上表现为:严重而普遍的皮肤潮红,腹泻明显加重并伴有腹痛,可有眩晕、嗜睡、昏迷等中枢神经系统症状,以及心动过速、心律紊乱、
高血压及严重低血压等心
血管异常。
②VIP瘤典型症状是Verner-Morrison综合征,即胰性霍乱综合征,表现为水样腹泻、低钾血症、胃酸缺乏症和代谢性酸中毒。
③胰高血糖素瘤常伴有过量的胰高血糖素分泌,典型表现是坏死性游走性红斑伴有贫血以及血小板减少,大约半数患者可有中度
糖尿病表现,还可能有痛性红舌、口唇干裂、静脉
血栓、肠梗阻及便秘等表现。
④胰岛素瘤临床症状与肿瘤细胞分泌过量的胰岛素相关,特征性表现是神经性
低血糖症,常见于清晨或运动后,其它还有视物模糊,精神异常等表现。
⑤胃泌素瘤常表现为Zollinger-Ellison综合征,腹痛腹泻常见,呈间歇性腹泻,常为脂肪痢,也可有反复发作的
消化性溃疡。
而无功能性神经内分泌瘤的患者,往往等到肿瘤长大了才来就诊,往往已经是疾病的晚期,可能已经出现多处转移,根据NCCN和ENET的治疗指南建议,早期神经内分泌肿瘤患者以手术治疗为主,晚期患者以系统治疗为主。
临床上,常将生长抑素类似物作为基础治疗,尤其是对于类癌综合征的患者。生长抑素类似物(最常用奥曲肽),可通过促进凋亡和使细胞周期停滞而减少肿瘤分泌,抑制肿瘤生长,目前已经成为胃肠胰腺神经内分泌肿瘤全球治疗金标准。
神经内分泌瘤属于少见病。
如果对这类疾病不够了解,未必能够做出正确
诊断,有可能使得患者错过治疗的最佳时机,导致患者预后不佳,因此我们应该多加了解这类疾病,争取做到早诊断,早治疗!
原始出处:
[2] 陈浩,石欣,陈刚等.
神经内分泌瘤药物治疗进展[J].东南大学学报(医学版),2016,35(5):797-800
[3] 高鹤丽,应红艳,程月鹃等.
舒尼替尼治疗晚期进展胰腺神经内分泌瘤临床疗效[J].中国医学科学院学报,2016,38(3):300-304.
来源:医学之声
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。同时转载内容不代表本站立场。
在此留言