髓母细胞瘤(MB)是儿童最常见的恶性脑肿瘤。该肿瘤发生在后颅窝,常见症状为头痛、共济失调、恶心和呕吐。髓母细胞瘤的发病高峰为6-8岁,男童略多。过去MB仅通过组织学特征来描述(经典型、促结缔组织增生性/结节性、广泛结节性和大细胞间变性),近年来MB被分为四个不同的分子亚型,目前定义为:WNT、SHH、G3组和G4组。
WNT亚型即出现WNT通路过度激活的髓母细胞瘤亚型,具有良好的预后,5年无进展生存率超过90%。髓母细胞瘤的标准治疗手段为手术后辅助放、化疗,其中放疗包括全脑全脊髓放疗,并对瘤床加量照射。
近日,美国约翰霍普金斯大学西德尼•金梅尔癌症综合中心的 Kenneth J. Cohen 团队在 Clinical Cancer Research 上发表题为 A pilot study omitting radiation in the treatment of children with newly diagnosed Wnt-activated medulloblastoma 的文章,基于WNT亚型长期生存率高的情况,尝试省略WNT亚型髓母细胞瘤患儿的放射治疗,以消除放疗相关毒性,同时评估复发风险和长期生存。
MB的四个分子亚型中,WNT亚型(WNT+MB)最不常见,仅占所有MB的10%。其特征是WNT信号通路的激活,常由CTNNB1的激活突变引起。此外,β-连环蛋白阳性和6号染色体单体是WNT+MB的共同特征。WNT亚型MB在已有的回顾性分析和前瞻性研究中很少发生转移,长期无进展生存率(PFS)超过90%。良好的预后促使研究者考虑:手术+放、化的治疗模式是否过度治疗WNT亚型MB患儿?尤其是放疗引起的神经认知障碍、继发性肿瘤、内分泌疾病、血管病和生长缺陷的风险增加。为此,研究者针对标准风险WNT+MB儿童进行了一项前瞻性单臂多中心试点研究。14个机构开始了试验,筛选出9名符合纳入标准的研究对象。有资格参与该研究治疗组的患儿均为3-18岁新诊断WNT亚型,接受手术全切(GTR)或近全切除术,术后MRI显示残余肿瘤为<1.5cm2,脊柱MRI和脑脊液细胞学检查没有软脑膜播散。本临床研究要求患儿术后31天内开始辅助化疗,共计9个周期,术后均未行放疗。九名患儿中有六名同意按照研究方案治疗,五名按计划完成治疗。
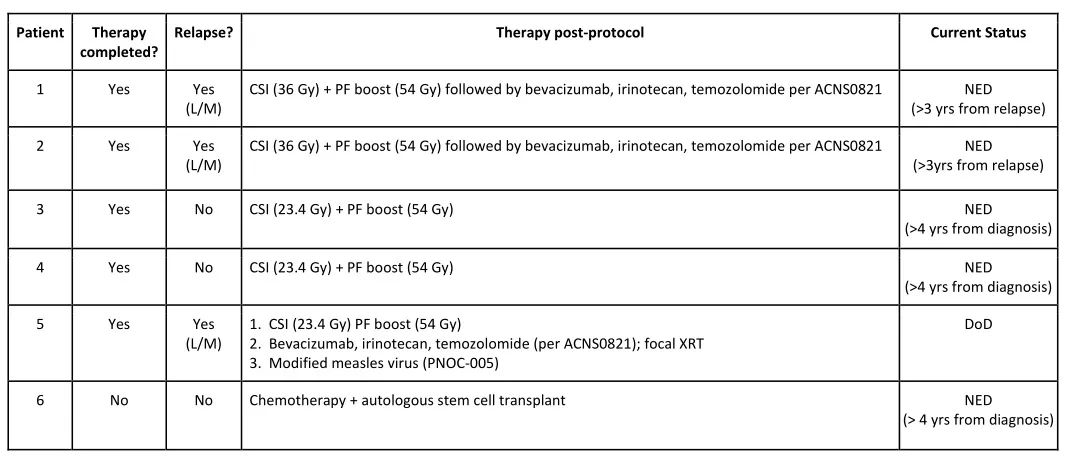
表1 参与研究治疗的六名受试者的结局和后续治疗。L/M(局部复发/转移)CSI(全脑全脊髓放疗)PF(后窝);NED(无疾病状态);DoD(死于疾病);PNOC (太平洋儿童神经肿瘤协会)
MB标准治疗和此临床研究治疗之间的差异如图1所示。

图1 Wnt亚型MB患者标准治疗与省略放疗的研究治疗方案比较
本研究发现,六名同意按照研究方案接受治疗的患者中,两名在完成方案治疗后不久复发。考虑到这两个病例的复发时间有可能是在治疗停止后立即发生的, PI还是决定提前结束研究,并得到了临床研究安全监测委员会的同意。两名在研究结束时刚刚完成研究方案治疗的儿童被推荐接受放疗。最后一个入组患儿(第4个周期,共9个周期)从临床研究中移除,并改用高剂量治疗/干细胞挽救(HDT/SCR)治疗策略。
虽然6名儿童中有5名在治疗后5年仍存活,但除一名儿童外,所有儿童都接受了放射治疗。这名未行放疗的患儿接受了HDT/SCR治疗,并发生骨髓增生异常综合征,需要进行单倍体骨髓移植。
以下是每个接受治疗的患者的病程概述:
患者1完成了9个周期的化疗,在第1周期化疗后出现了严重的双侧神经性听力损失,导致在剩余的8个疗程中顺铂剂量减少了50%。化疗结束3个月后,发现后颅窝复发,右侧脑室室管膜下有转移性病变。随后患者再次接受开颅手术切除复发肿瘤,并接受了36 Gy的挽救性全脑全脊髓放疗(CSI),对瘤床和转移性疾病区域给予补量照射,最终剂量为54 Gy。放射治疗后,继续接受贝伐单抗、伊立替康和替莫唑胺的化疗。抢救性治疗后,患者肿瘤消失,已达3年以上。
患者2完成所有9个周期的规定化疗。治疗结束6个月后,影像学检查显示肿瘤复发,伴有局部和转移性病变。随后接受质子放疗,全脑全脊髓给予36 Gy,原发肿瘤处和转移性疾病区域补量照射至54 Gy。放疗后,接受贝伐单抗、伊立替康和替莫唑胺治疗12个月。抢救性治疗后,患者肿瘤消失,已达3年以上。
患者3和4按计划完成研究方案治疗。这两名患者均在患者2复发前不久完成了治疗。根据所有研究PI的一致建议,尽管没有复发的证据,两名患者都接受全脑全脊髓放疗,剂量为23.4Gy,瘤床加量到54Gy。随后没有进行化疗。迄今,患者均无肿瘤复发迹象。
患者5在术后1月开始入组接受化疗,当患者2复发时,已经完成8个周期的化疗。第9周期前的核磁检查显示,手术区域周围的限制性扩散区域增加,有可能是复发的早期证据。因此,完成9周期化疗后,接受23.4Gy 的全脑全脊髓质子放疗,并对瘤床,包括DWI高信号区域加量照射至54Gy。放疗结束6个月后,核磁显示原发肿瘤部位进展,左颞区有新发病变。随后接受贝伐单抗、伊立替康和替莫唑胺的抢救性化疗6周期。并对瘤床进行立体定向放射治疗,剂量为20 Gy/ 5次,左颞叶病变给予25 Gy/ 5次。复查核磁显示后颅窝病变进展。随后纳入一项1期临床研究,但病情进展迅速。患者在最初诊断后约3年死于疾病进展。
患者6在第2名患者复发时,已完成4个周期的治疗。该患儿的家庭选择避免放疗的策略,改为使用顺铂、长春新碱、依托泊苷、环磷酰胺和大剂量甲氨蝶呤进行类似Head Start的方案治疗,并行自体干细胞移植。治疗后,患者出现骨髓增生异常综合征,接受单倍体骨髓移植。目前患者诊断髓母已超过5年,处于肿瘤消失的状态。
总之,尽管试验中患儿的5年存活率高达83%,但没有患儿仅接受了试验中的治疗方案,均接受了放疗或其它治疗。这表明,标准治疗下的WNT+MB具有令人印象深刻的长期PFS,但放射治疗必不可少。复发的WNT+MB涉及远处播散转移,将放射治疗局限于后颅窝而不进行全脑全脊髓放射治疗同样不可取。目前,多个研究试图减少全脑全脊髓放疗剂量和/或减少化疗是否能保持标准治疗的疗效成果。
研究速递|“旧疗法”对小儿脑肿瘤产生重大影响
![]() 0
2022-09-07
点击查看
0
2022-09-07
点击查看

Radiology:儿童髓母细胞瘤的MRI放射基因组学
![]() 0
2022-09-03
点击查看
0
2022-09-03
点击查看

J Clin Oncol:复发性婴幼儿髓母细胞瘤的预后
![]() 0
2022-12-25
点击查看
0
2022-12-25
点击查看

Nat Mater:新型纳米颗粒递药平台,突破血脑屏障,显著增强脑肿瘤治疗效果
![]() 0
2023-03-11
点击查看
0
2023-03-11
点击查看

ACTA NEUROPATHOLOGICA:转录组分析将第二代非WNT/非SHH髓母细胞瘤亚群分为临床可处理的亚型
![]() 0
2023-04-28
点击查看
0
2023-04-28
点击查看
Neuro-Onc:放射治疗可改善髓母细胞瘤合并李法美尼综合征患儿预后
![]() 0
2023-07-30
点击查看
0
2023-07-30
点击查看
