预测卵巢、睾丸生物学年龄、评估生育能力,一直是生殖医学最热门的话题。10多年前,当抑制素B(INHB)和抗缪勒管激素(AMH)的意义被人们所认识,在这个领域掀起了一场旋风,随着观察和研究的深入,INHB和AMH除了公认的预测睾丸、卵巢生物学年龄、评估生育能力外,还为辅助生殖技术提供必要的监测依据!
(一) AMH的特点
AMH也是TGF-β超家族成员之一。女性AMH是由卵巢颗粒细胞产生,并在卵巢发挥作用,是调控卵泡生长发育的激素。男性AMH是由睾丸支持细胞产生,自胚胎时期就开始分泌,影响男性胚胎的内生殖器官的正常分化和发育,成年后男性体内AMH下降至稳定水平。由于AMH在女性生殖方面作用重大,而对男性目前研究尚未表明存在实质作用,因此下面仅对AMH对女性的作用进行综述。
(二) AMH的应用
AMH参与了卵泡发育的2个重要过程:(1)抑制始基卵泡募集,阻止其进入生长卵泡池;(2)降低卵泡对FSH的敏感性。卵巢中AMH是目前发现的唯一对卵泡发育具有抑制作用的生长因子,因此研究AMH与卵泡发育的关系、AMH对卵巢的储备的作用具有重要意义。
1. AMH与多囊卵巢综合征(polycystic ovary syndrome,PCOS):
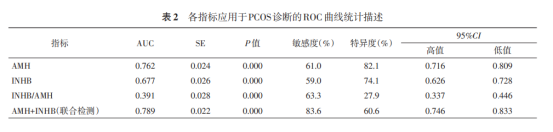
多囊卵巢综合症(PCOS)是育龄妇女常见的复杂内分泌紊乱性疾病,同时也是无卵性不孕的重要原因。与健康排卵妇女相比,多囊患者卵泡液中AMH浓度比正常值高出5倍。研究显示,PCOS女性的血清AMH水平较正常排卵女性升高2-3倍,且血清AMH水平越高,PCOS确诊率越高。
2018年中华医学会妇产科学分会内分泌学组及指南专家组在《多囊卵巢综合征中国诊疗指南》中指出AMH为多囊卵巢综合征的诊断依据之一。
2. AMH与原发性卵巢功能不全(primary ovarian insufficiency,POI):POI是指女性40岁之前丧失卵巢活性,表现为闭经或月经稀发,伴有促性腺激素升高和雌激素降低,包括卵巢储备功能降低及卵巢早衰,而卵巢早衰是原发性卵巢功能不全的终末阶段。由于卵巢功能衰竭的不可逆性,目前尚无有效的方法改善或恢复POI患者的卵巢功能,因此对隐匿期或生化异常阶段患者的早期发现、早期干预有助于解决生育问题。Alipour等发现早期诊断卵巢功能衰竭,AMH和FSH的敏感度分别为80.00%和28.57%,特异度分别为78.89%和78.65%,即AMH更有早期预测价值,相对于FSH升高、窦卵泡数减少,AMH降低发生的更早。
3. AMH预测卵巢反应性:如何准确预测卵巢对促排卵药物反应,以获得数目适中且高质量的卵子、减少并发症的发生,是决定助孕技术成功的关键。AMH水平与生长卵泡数目有相关性,因此血清AMH水平及窦卵泡数是卵巢储备功能相关性最强的独立预测因素。卵巢低反应是卵巢功能下降、储备减少、卵巢衰老的早期征象。AMH在预测卵巢储备方面相比其他激素指标的一个重要优势是其不依赖于月经周期,即整个月经周期AMH水平保持相对稳定。有文献报道,根据单独随机测量的血清AMH预测卵巢低反应的敏感度为80%,特异度为93%。2011年欧洲人类生殖与胚胎学会所制定的卵巢低反应Bologna共识纳入749例患者进行分析,提示AMH预测卵巢低反应的界值为12-13pmol/L。卵巢高反应是卵巢储备异常的另一种表现形式,严重时可能会导致卵巢过度刺激综合征(ovarian hyperstimulation syndrome,OHSS)的发生,重度OHSS可能危及患者生命。目前关于血清AMH水平与卵巢高反应及OHSS相关性的报道均认为,卵巢高反应及OHSS的发生与AMH过高有明显相关性,Ocal等研究将AMH为3.3ng/ml(23.5 pmol/L)作为临界值预测行患者发生OHSS的敏感度为90%,特异度为71%。
4. AMH与辅助生育技术促排卵方案选择:临床上想要成功妊娠需要有一定数量的优质卵细胞,因此需要对患者的卵巢储备功能加以了解,现AMH在辅助生殖技术(assisted reproductive technology,ART)前能准确地预测卵巢反应性,为制定个体化刺激方案提供可靠依据。AMH水平与获卵数关系密切,与卵巢反应性具有强相关性,是一个独立且精确的预测指标,应在开始卵巢刺激前检测,AMH高于阂值3.07 ng/ml(22.0 pmol/L)为高危OHSS者,应密切监护;对于卵巢低反应,AMH阂值为0.66 ng/ml(4.7 pmol/L),应谨慎,因为很大一部分患者AMH低于此阂值,却可能卵巢反应性良好。还有研究证实了卵泡早期血清AMH水平能预测IVF治疗时所获卵子的数量。高水平的AMH预示着卵巢过度刺激风险,应该减低促排卵药物的起始量,而低水平AMH预示卵巢低反应,应使用较高剂量的促排卵药物。这说明可以将AMH的定量指标运用到ART中,预测卵巢储备功能,选择相应的促排卵方案以及促排卵药物起始剂量。
5. AMH与辅助技术妊娠结局的关系:在助孕实施之前,医生和患者都希望有一个“神算”能预测是否成功,AMH已成为继年龄、窦卵泡数后又一项具有重要价值的预测指标。Nelson等对340例ART周期进行回顾性分析,发现当AMH≤7.8 pmol/L,活产率与AMH水平呈正相关;当AMH水平>7.8 pmol/L时,此种线性关系消失。Fanchin等研究提出AMH水平与卵子质量、胚胎形态等呈正相关。有研究表明AMH与获卵数、成熟卵数、受精率、可移植胚胎数、优质胚胎数有显著相关性,对于年龄<35岁患者,AMH与临床妊娠率、活产率呈正相关,AMH检测对预测试管婴儿的治疗结局有重大意义。
INHB检测在辅助生殖技术中的应用。
(一) INHB的特点
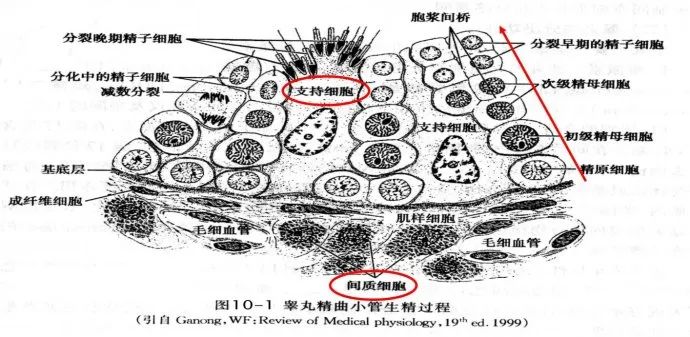
INHB是转化生长因子β(transforming growth factor-β,TGF-β)超家族成员之一。女性INHB主要由中、小窦状卵泡的颗粒细胞产生,基础小窦状卵泡的数量和基础INHB(月经第3天)水平呈正相关;另外,人黄体组织也可产生INHB。睾丸生精小管支持细胞是男性体内INHB产生的主要场所。INHB主要作用于性腺,对生殖细胞具有经典内分泌、自分泌和旁分泌作用,在人类配子发生中具有重要的调节作用,对性腺的储备功能有提示作用。
(二) INHB的应用
1. 评价睾丸生精功能:在男性INHB是抑制素主要的生理活性形式,是由睾丸生精小管支持细胞分泌的,由于INHB是由支持细胞直接分泌的,并不受促性腺激素释放激素、雌激素、雄激素等因素影响,因而可以更直接反映睾丸内精子发生情况,无论是正常人群还是不育人群,精子数量与INHB呈正相关,是比卵泡刺激素(FSH)更有价值的反映睾丸生精功能的指标。
2. 预测少精症患者治疗反应性:研究证明,对于少精症患者,外源性的FSH治疗有助于血清INHB的提高,应用FSH治疗后,若血清INHB显著升高的话,则反映支持细胞呈现更好的反应性,说明睾丸功能反应性良好,对于少精症患者的后续治疗可以得到较好的效果。
3. 非阻塞性无精症(non-obstructive azoospermia, NOA)患者睾丸精子抽吸(testicular sperm extraction, TESE)的预测指标:单精子卵浆注射(intracytoplasmic sperm injection, ICSI)技术结合TESE,使无精子症患者获得生育自己孩子的机会。为保证女性促排卵后及时提供精子和尽量减少睾丸活检后并发症的发生,对进行TESE的患者应预测其精子获得率。有文献报道判定TESE成功与否的血INHB临界值为>40 pg/ml(敏感度为90%,特异度为100%)。大多数学者认为,血清INHB结合FSH水平评价睾丸生精功能比单独用FSH更为敏感,预测睾丸穿刺结局并非绝对,但的确是目前最佳的预测指标。建议无精症患者在准备接受TESE之前,除测定FSH水平和进行核型分析外,还应测定血清INHB水平。
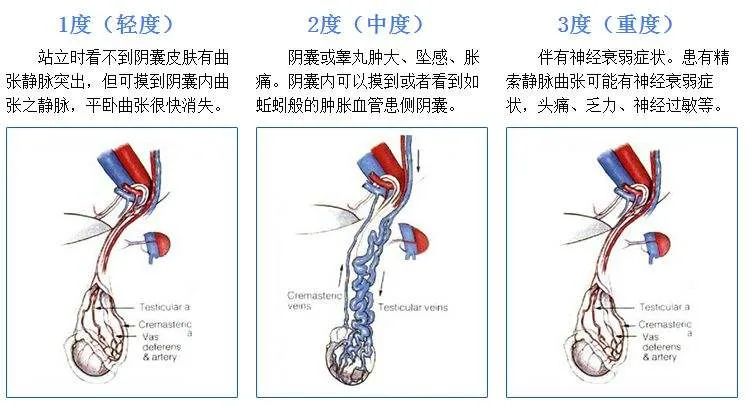
4. 预测精索静脉曲张(varicocele , VC)手术后效果:VC是导致男性不育的常见原因之一,约占不育患者的21%-41%,有较多文献报道通过对VC的治疗,可改善精液质量,但并非所有VC患者术后均能显著提高精液质量。研究发现,VC术前INHB水平的高低,与术后精液参数是否能得到明显改善有一定关系,改善组术前INHB水平即明显高于未改善组,这可能与术前睾丸功能有关,即术前睾丸功能较好,则术后精液质量恢复相对较容易,而睾丸功能较差者,即便术后睾丸功能得到一定程度的改善,但由于睾丸损伤较为严重,精液质量并不一定改善,或者需要较长时间才能得以改善。INHB水平可作为VC患者手术选择参考指标之一。
5. 评价卵巢储备功能及反应性:在女性,INHB主要于卵泡早期在FSH刺激下,由卵泡颗粒细胞分泌,进入卵泡液或经卵巢静脉进入循环,在局部发挥旁分泌或自分泌调节作用,参与优势卵泡的形成和发育。正常月经周期中血清INHB水平来源于中小窦状卵泡的颗粒细胞,卵泡期INHB水平升高与颗粒细胞增生和窦卵泡数目增加一致,直接反映了卵巢的储备功能。早期文献报道INHB≤ 40-56pg/ml可作为卵巢低反应的预测阂值,其敏感度为32%-89%,特异度为29%-95%。INHB对FSH负反馈调节的减弱是女性卵巢老化时早期FSH水平增高的最重要效应,因而在评价卵巢储备功能时具有很高的临床诊断价值。
AMH对女性卵巢功能评价非常有意义,检测且不受月经和激素药物影响,是多囊卵巢综合征等辅助生殖领域相关疾病和评价辅助生殖结局的重要指标; INHB对男性睾丸功能评价意义较高,对少精症的治疗有指导作用,对评价卵巢功能有很高的临床诊断价值,是预测超促排卵效果的重要指标。