腋神经是肩部最常受伤的神经,因为其从肩关节后方内侧的四边孔穿出,容易卡压受损。
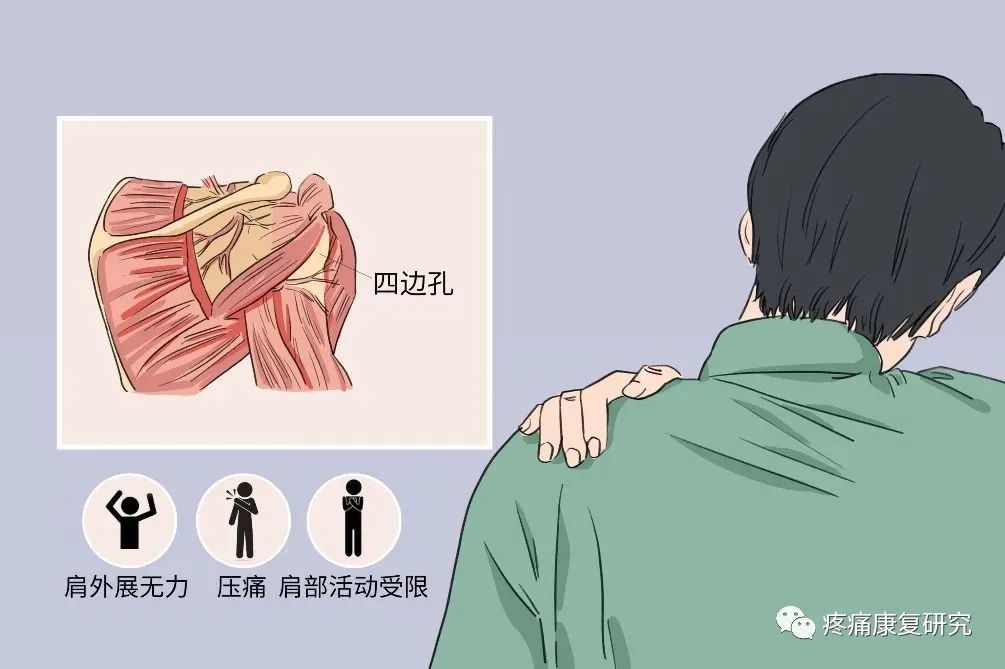
腋神经和肱骨外髁颈紧邻,肩关节骨折脱位,特别是肱骨上端骨折可造成腋神经损伤。机器伤、刀伤、枪弹伤、腋杖压迫等亦可引起腋神经损伤。
由于三角肌是与三角肌区域的皮肤一起供血的肌肉,腋神经损伤会导致该区域的三角肌麻痹和麻木。
一、腋神经的解剖
1.来源
由第 5 和第 6 颈神经前支的纤维组成。
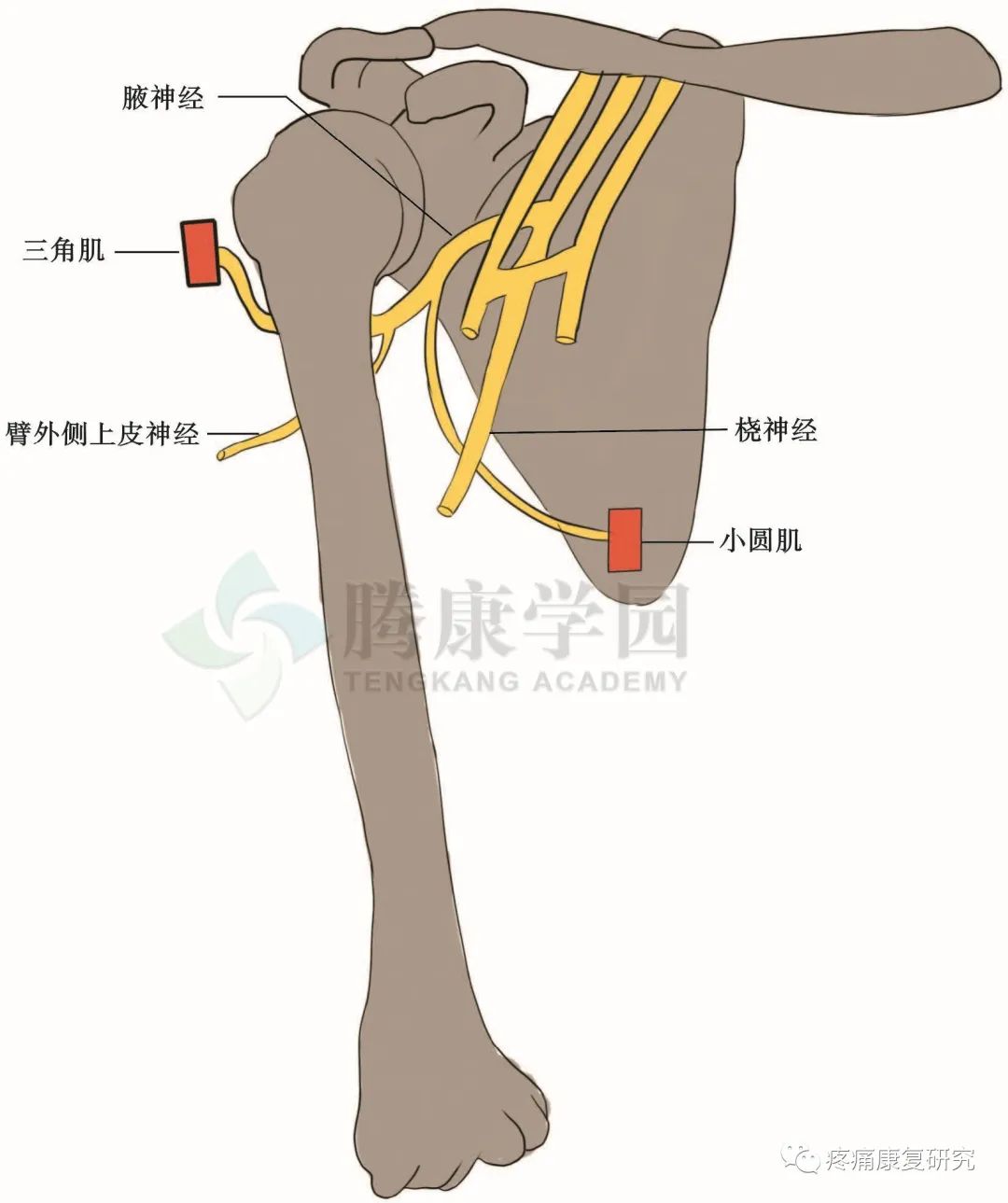
2.走行
从臂丛后束发出,旋肱后动脉从腋动脉分出后向内下方走行至腋神经。
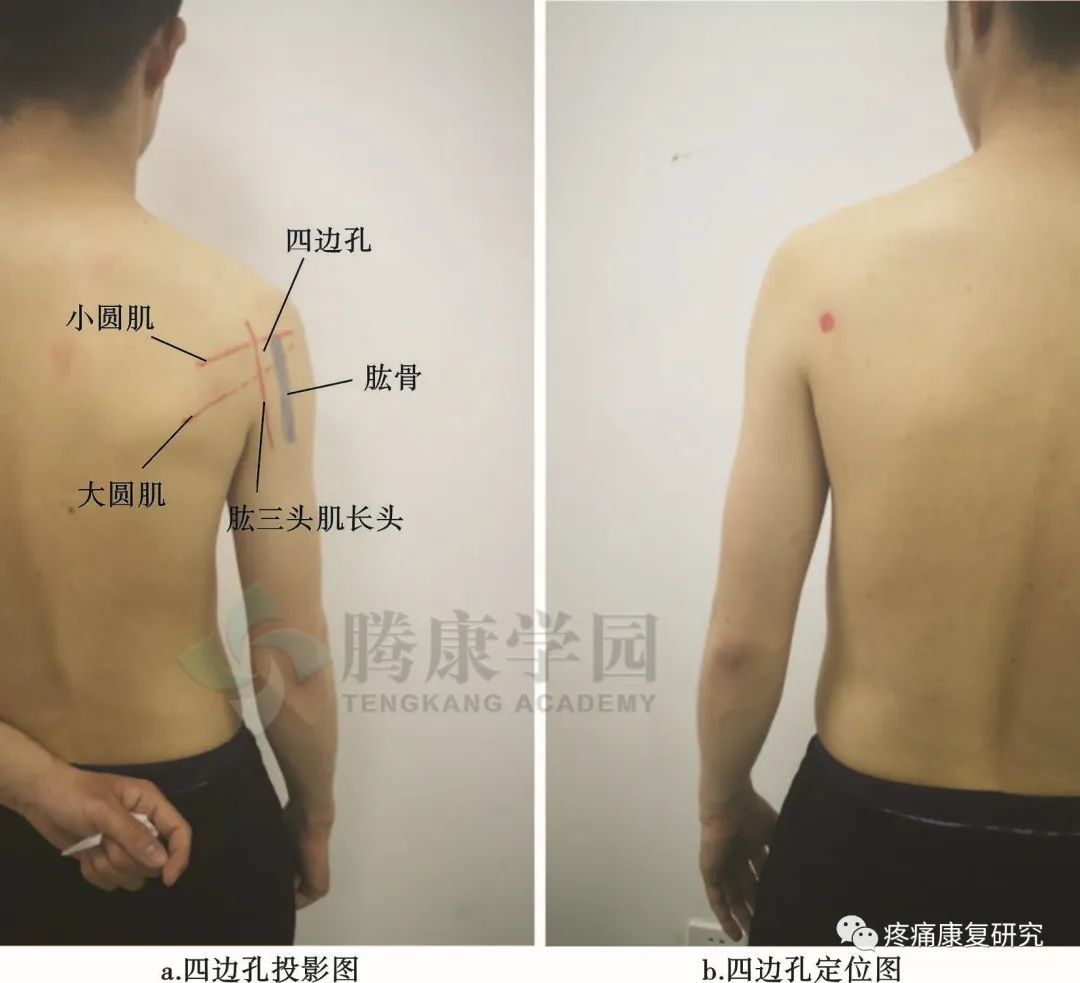
此血管神经束于肩胛下肌上方向肱骨外科颈走行,随后穿过四边孔(上界:小圆肌;下界:大圆肌和背阔肌;外界:肱骨颈;内界:肱三头肌长头)。
腋神经在四边孔内也相对固定,易于在臂丛神经或肩部受到顿挫伤或牵拉伤时受损。当腋神经穿出四边孔后,即分为前支和后支。
前支折返走向前上至三角肌深面并支配其运动;
后支在出四边孔后发出分支支配小圆肌,随后在三角肌肱骨附着点后方穿过臂筋膜远端走行至皮肤。
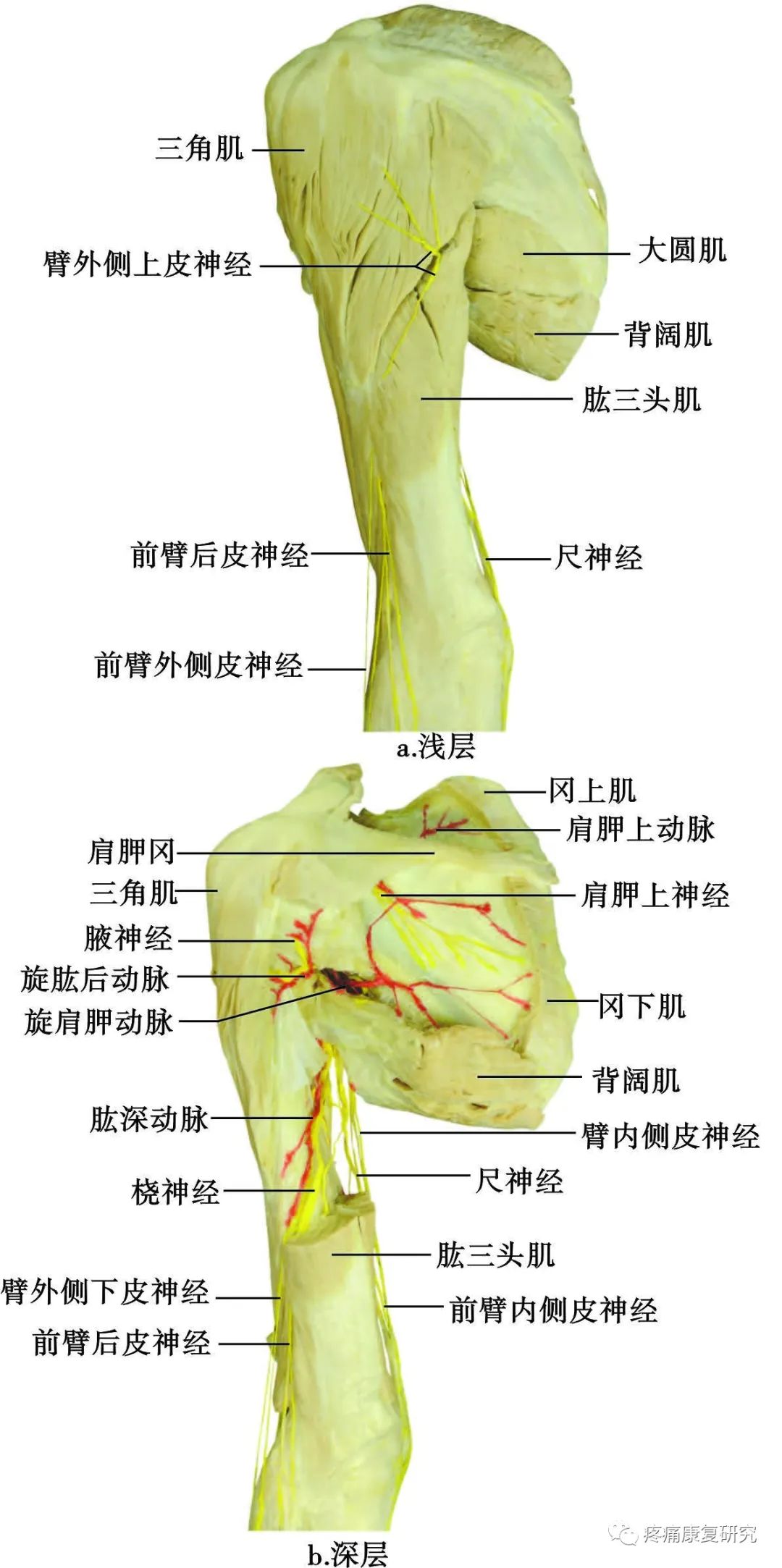
腋神经支配上臂外侧皮肤感觉的部分称为臂外侧上皮神经。腋神经同时也含有肩部感觉神经纤维。
3.功能
小圆肌与冈下肌共同完成上臂外旋,同时也在上肢伸直位内收过程中协助大圆肌发挥作用。
三角肌是上肢的主要外展肌肉,尤其是当上肢与躯干的夹角在 30°~90°时。在肩关节最初 30°外展时,冈上肌起主要作用。在超过 90°以后,则是斜方肌(向上抬举肩胛带)起主要作用。
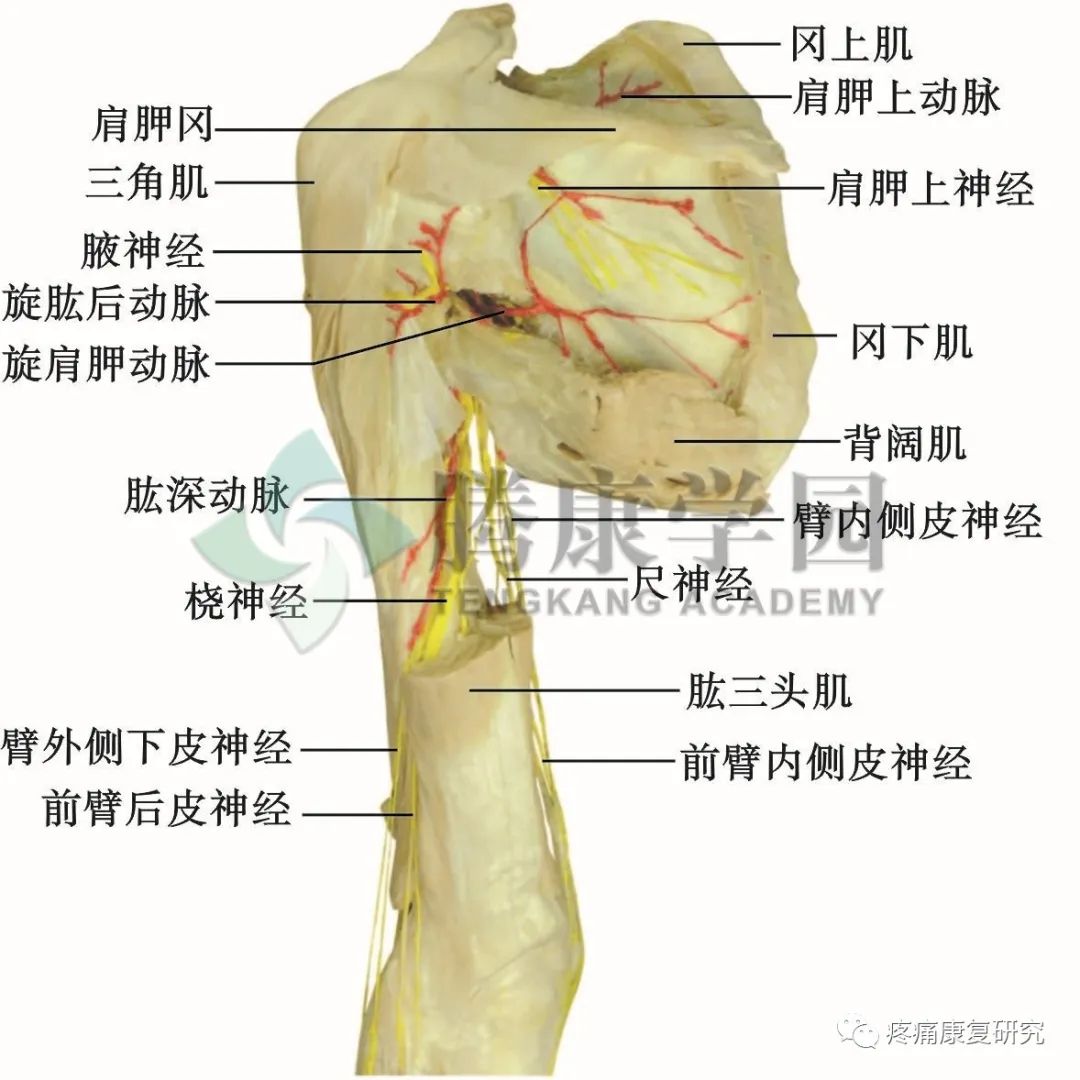
4.查体
嘱患者外展上肢对抗阻力时进行三角肌查体。
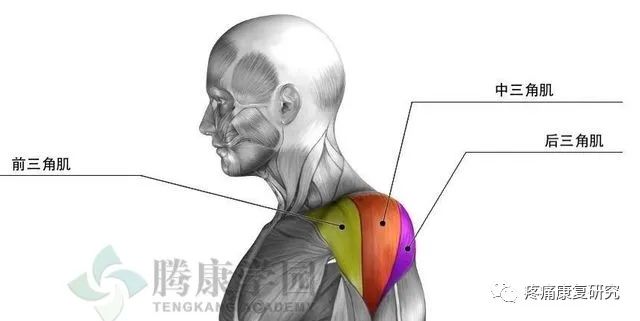
三角肌分为 3 个独立的头: 前方头、外侧头、后方头。
嘱患者将上肢略偏向身体前侧并向外抬举,可检查三角肌前方头和外侧头,随后向后上方伸展患肢对抗阻力,此时可以观察并触及三角肌后方头收缩。
5.易卡压部位
斜角肌间隙
四边孔
三角肌后缘中点
三角肌后缘中点定位
二、腋神经损伤的原因
神经在肩关节后方和下方走行中受压,发生于大约40%的创伤性肩关节脱位病例。
炎症性神经炎是臂丛神经炎组成部分。
由于手术外伤或其他长时间镇静、无反应状态而保持体位所导致的神经受压。
神经在腋窝通过四边孔时出现卡压。
一般情况下在临床上会有肩部损伤的外伤史。
三、临床表现
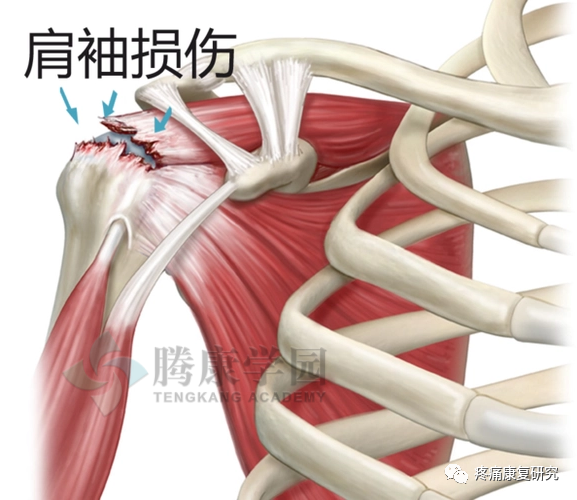
腋神经损伤后主要表现为三角肌瘫痪,肩关节外展幅度变小或不能外展,三角肌区皮肤感觉障碍,倘三角肌萎缩,肩部失去圆隆外观,肩峰突出,形成“方肩”畸形。
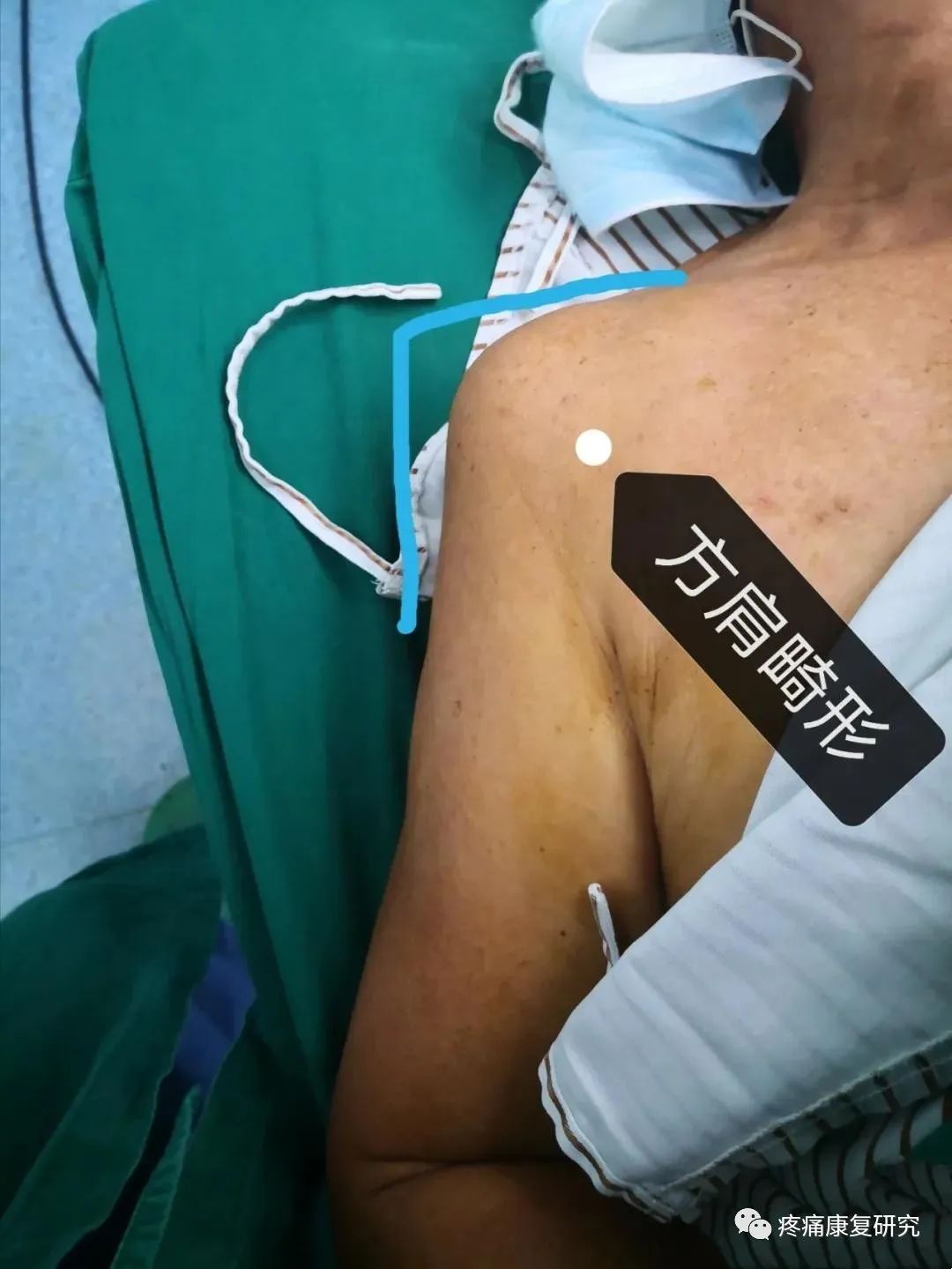
三角肌麻痹
腋神经损伤可引发三角肌麻痹出现,导致患者的肩关节产生萎缩、方肩以及畸形等表现;
重症患者的肩关节明显下垂,甚至会产生半脱位或是肩关节外展功能丧失等情况。
如不能及早就医,则肩关节外侧的三角皮肤感觉形成障碍,此时进行肌电图检查时可以明确腋神经损伤。
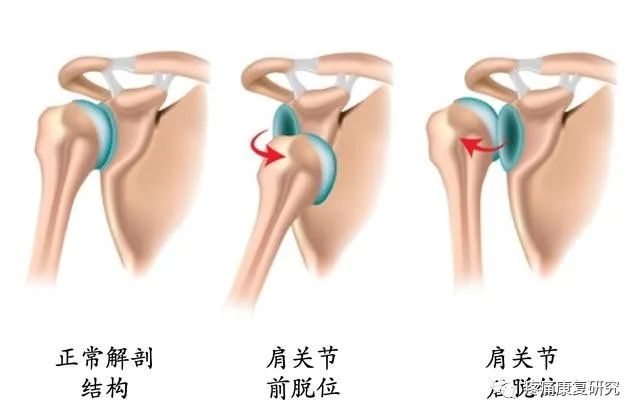
肩关节脱位
随着腋神经损伤患者的病情不断发展,还会引发肩关节脱位或是骨折牵拉损伤等不适的表现,其起因与刀伤或是枪弹伤等因素有关。
三角肌肌肉萎缩
如腋神经损伤患者的发病时间较长,则三角肌肌肉会产生萎缩,肩部还会产生不同程度的坍陷,甚至会失去圆隆的外观。
可见该病非同小可,发病后不能延误就医时间。
四、临床检查
三角肌肌力检查
医生站在患者身后并举起患者的手臂。
要求患者在没有医生帮助的情况下保持这个姿势。如果患者无法自行保持该姿势并且出现角度下降,则表明三角肌无力。
小圆肌肌力检查
该测试可检测小圆肌无力。对于此测试,将肩部置于 90° 外展和 90° 外旋。如果患者无法保持外旋,手臂陷入内旋,则测试结果为阳性。
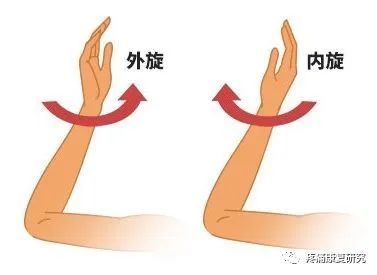

臂章试验
五、治疗
对于牵拉伤、撞击伤或骨折脱位造成挫伤、挤压伤,可采用非手术治疗,观察3个月,如无恢复应行手术探查。
对于开放性断裂伤应修复神经,比如腋神经修复术。
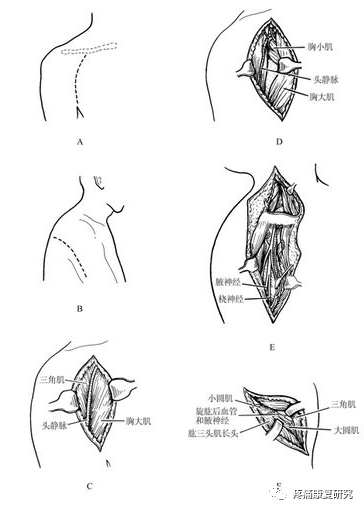
腋神经显露
肩关节功能重建。
腋神经损伤修复后功能恢复不良或缺乏修复条件,均可出现肩外展功能障碍,对此应行肩外展功能重建。
一般可选用斜方肌、胸大肌、背阔肌移位重建肩外展功能。如合并肩关节病变或肩关节周围肌肉严重麻痹也可选用肩关节融合术。
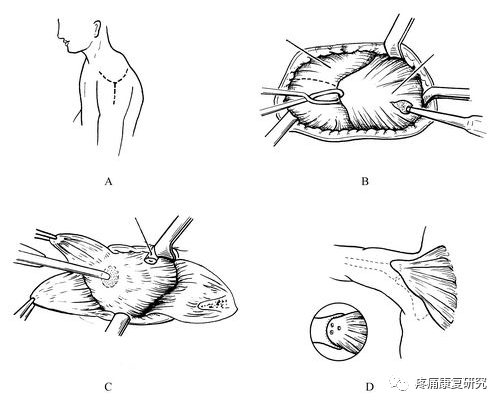
Bateman法斜方肌移位重建肩外展功能