【所属科室】
消化科
【基本资料】
女,66岁
【主诉】
体检发现腹膜后肿物1周
【现病史】
患者1周前因大便潜血阳性于我院消化科行腹部CT平扫,发现腹膜后肿物
【影像图片】

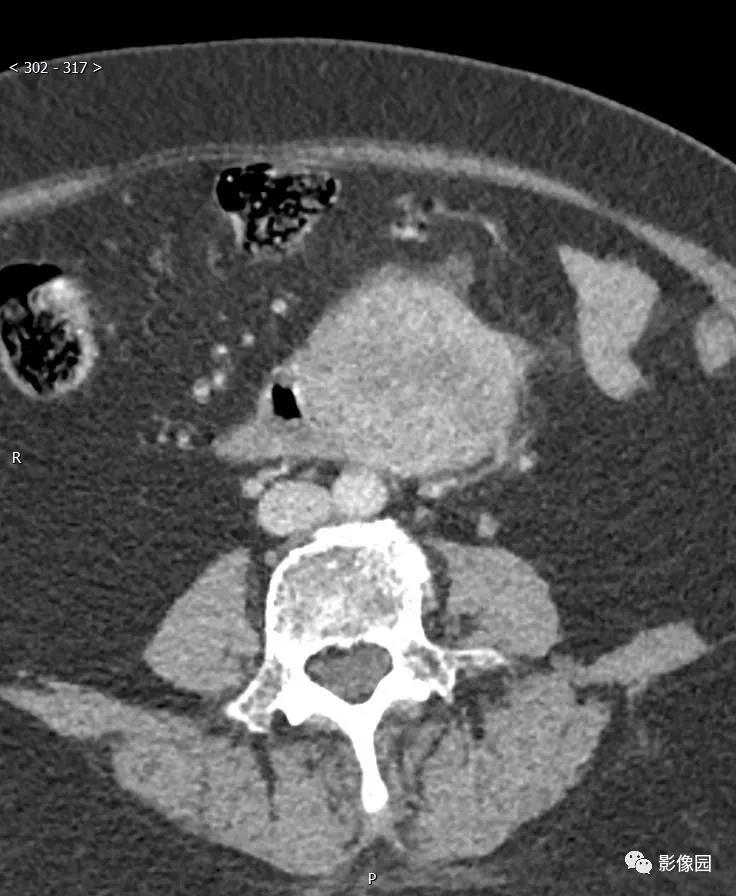

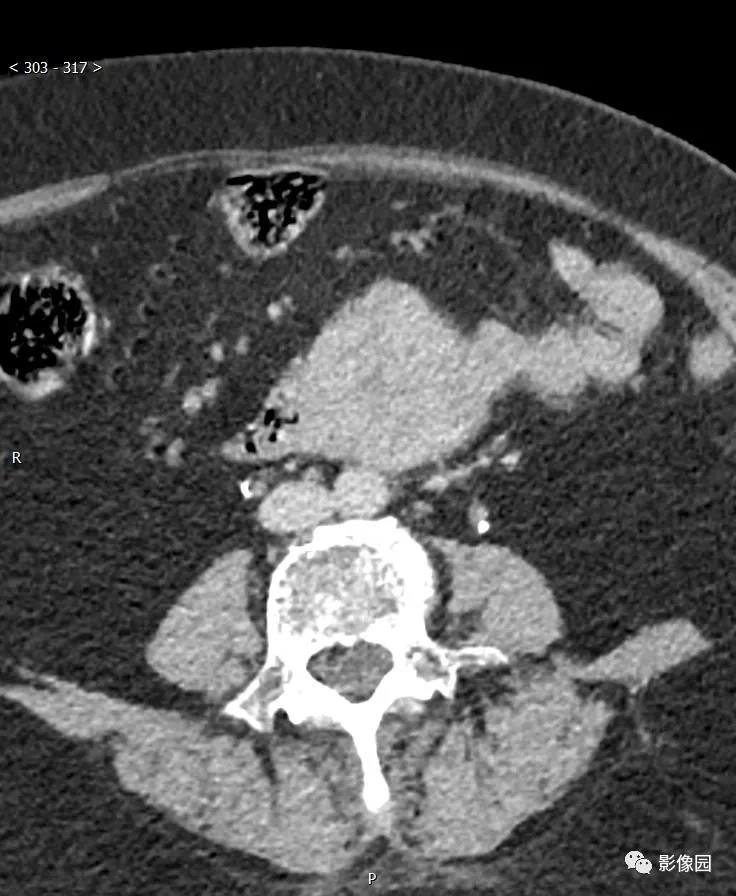 【讨论问题】诊断?
【讨论问题】诊断?
【讨论】
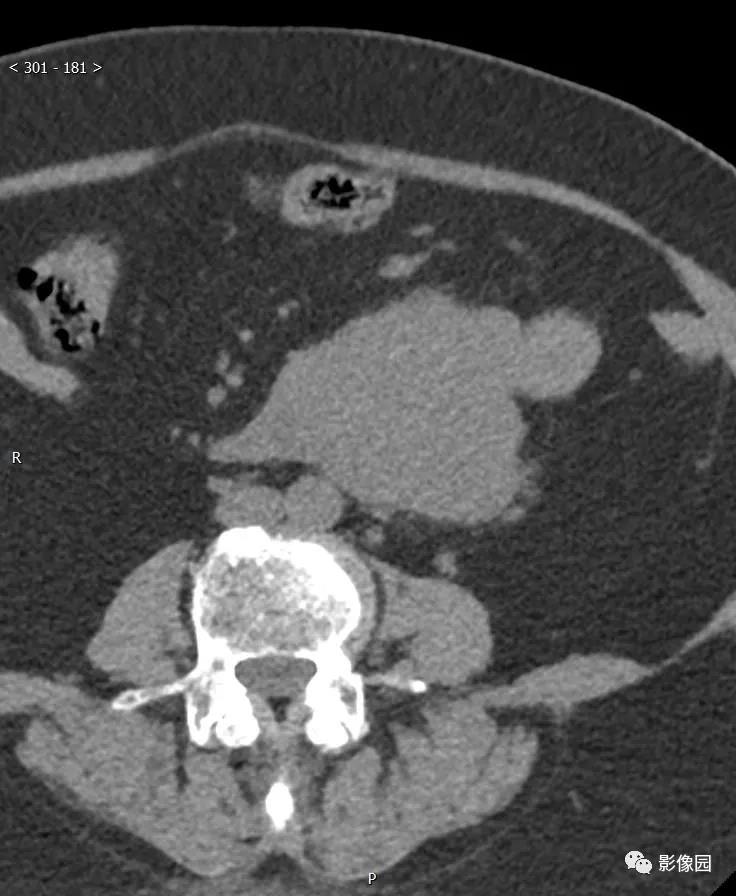
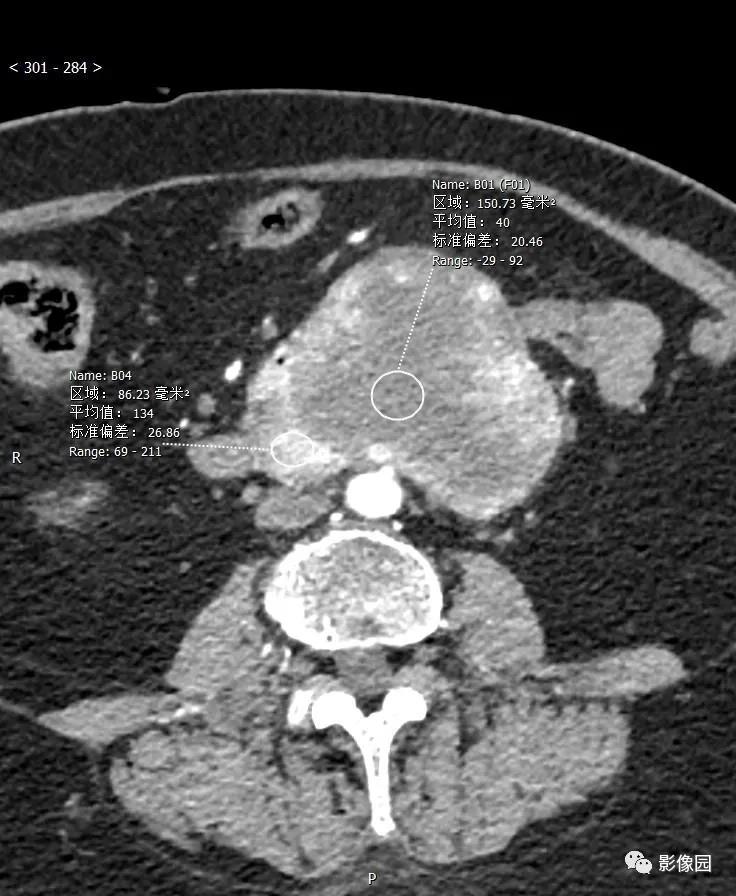
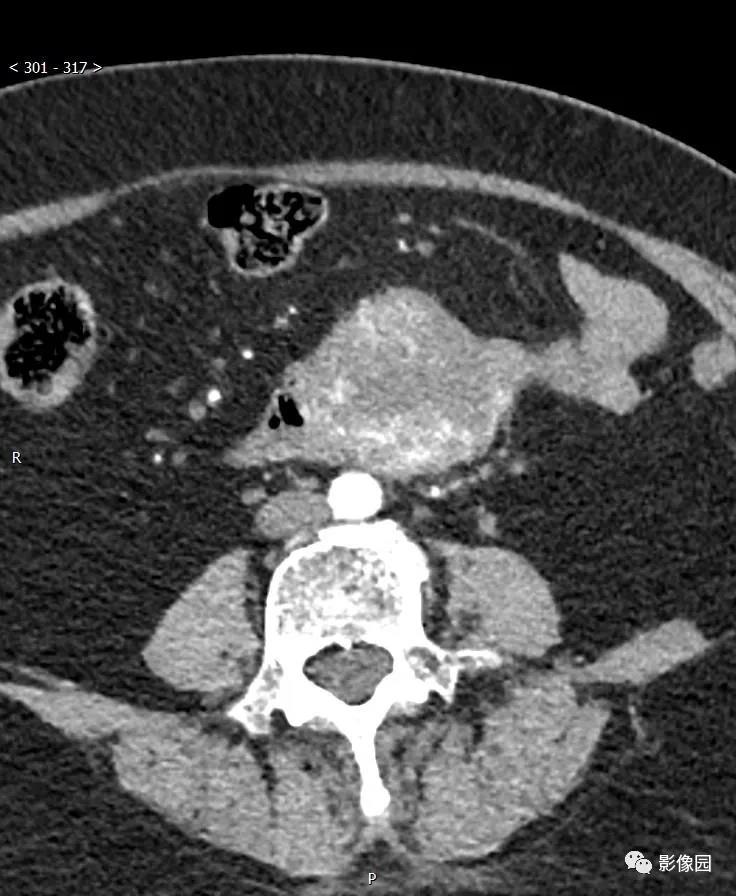
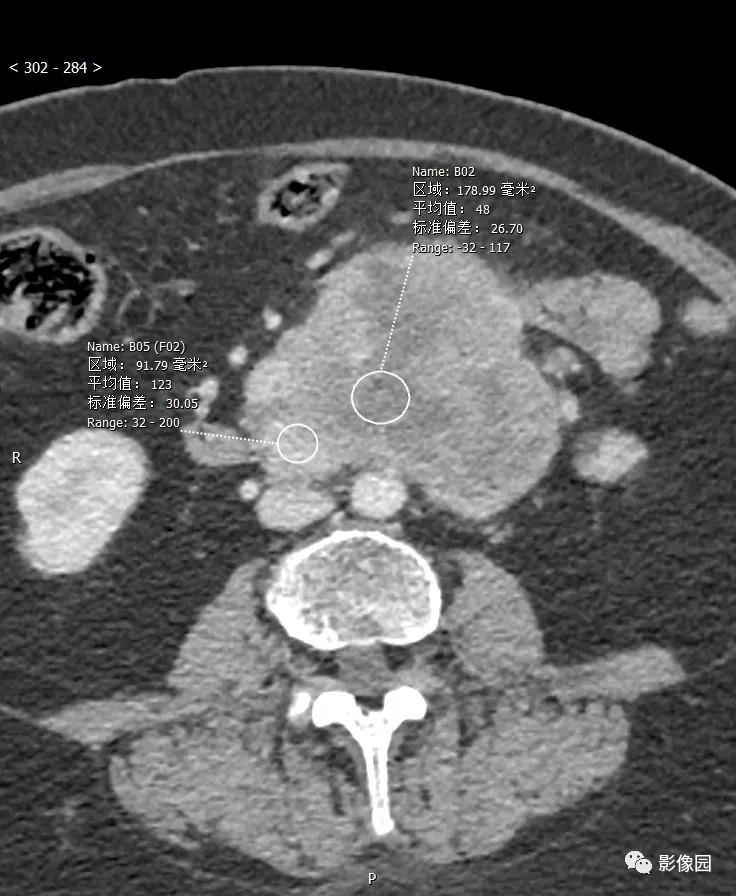
评论:腹膜后见欠规则团块状软组织密度影,边界清楚,与十二指肠水平部分界不清,灶周见多发淋巴结影,增强动脉起明显不均匀强化,静脉期和延迟期呈渐进性强化。考虑胃肠道起源的肿瘤。
【病理结果】
符合高度危险程度胃肠道间质瘤,侵及肠壁全层,伴出血坏死,细胞中-重度异型。
【病例小结】
胃肠道间质瘤(gastrointestinal stromal tumors,GIST)是消化道最常见的原发性间叶源性肿瘤,曾被认为是平滑肌和神经源性肿瘤。GIST可发生在从食管至直肠的消化道的任何部位,其中60%~70%发生在胃,20%~30%发生在小肠。发生在胃肠道外(如网膜、肠系膜、腹膜后)者称为胃肠道外间质瘤(extra-gastrointestinal stromal tumor,EGIST)。可发生于各年龄段,多见于50岁以上中老年人,男女发病率相近。
【临床与病理】
GIST可单发或多发,直径大小不等,多数较大,呈膨胀性向腔内外生长,以腔外生长多见,质地坚韧,境界清楚,表面可呈分叶状,瘤体较大时中心多发生坏死,并可有出血及囊性变,肿瘤表面易形成溃疡而与消化道穿通。大体病理可分为黏膜下型、肌壁间型和浆膜下型等。镜下主要由梭形细胞构成,有时单独由上皮细胞或两种细胞混合而成。
GIST应视为具有恶性潜能的肿瘤,肿瘤危险程度与肿瘤大小和核分裂数显著相关。有无转移、是否浸润周围组织是判断良恶性的重要指标。恶性者多为血行转移,淋巴转移极少。
临床表现缺乏特异性,症状不明显或为不明原因的腹部不适、隐痛及包块,亦可发生肿瘤引起的消化道出血或贫血。
【影像学表现】
X线:胃间质瘤钡餐检查时显示黏膜下肿瘤的特点,即黏膜展平,但无黏膜僵硬、破坏,局部胃壁柔软,钡剂通过顺畅。如有溃疡或窦道形成,可表现为钡剂外溢至胃轮廓外。向腔外生长且肿瘤较大时,显示周围肠管受压。胃肠道造影检查难以显示肿瘤的全貌以及评价肿瘤的良恶性。
CT:肿瘤可发生于胃的各个部位,但以胃体部大弯侧最多,其次胃窦部。肿瘤呈软组织密度,圆形或类圆形,少数呈不规则或分叶状,向腔内、腔外或同时向腔内外突出生长(图1)。良性者,肿块直径多小于5cm,密度均匀,与周围结构界限清楚,偶可见小点状钙化;恶性者,直径多大于5cm,形态欠规则,可呈分叶状,密度多不均匀,可出现坏死、囊变及陈旧出血形成的低密度灶,中心多见,与周围结构分界欠清楚,有时可见邻近结构受侵及肝等实质脏器转移表现。如有溃疡及窦道形成,可见胃内对比剂进入肿块内。增强扫描多呈中等或明显强化,有坏死囊变者肿瘤周边实体部分强化明显,有时可见索条状细小血管影。肿块表面有时可见强化明显、完整的黏膜面。
MRI:与CT相似,MRI对肿块的坏死、囊变、出血,邻近结构的侵犯范围,肝脏等脏器的转移显示要明显优于CT。
【诊断与鉴别诊断】
CT和MRI检查是检出和诊断胃间质瘤的主要方法。胃壁黏膜下软组织肿块,有外生性倾向,多数较大、密度和信号不均,临床很少引起幽门梗阻症状,常提示为胃间质瘤,但确诊需病理免疫组织化学检查,KIT蛋白(CD117)阳性表达是其确诊的指标。
鉴别诊断包括胃的其他间叶性肿瘤,如真性平滑肌瘤、平滑肌肉瘤、神经鞘瘤、神经纤维瘤,以及其他黏膜下病变如类癌等,上述病变影像学表现与胃间质瘤可相似,但发生率却较低,病理免疫组织化学检查明显不同。胃淋巴瘤呈息肉样肿块时多突入腔内,黏膜下弥漫浸润致胃壁增厚广泛,常伴有其他部位淋巴结肿大,与胃间质瘤不同。胃癌主要向胃腔内生长,X线造影上有黏膜破坏、恶性溃疡征象,胃壁僵硬;CT和MRI上显示胃腔肿块常呈菜花状,邻近的胃壁常受侵而呈现增厚,胃腔变窄和幽门梗阻等。